HISAKOの美容通信2025年4月号
天然型黄体ホルモン(プロゲステロン)「エフメノカプセル」の更年期障害に対するホルモン補充療法への応用
 2021年に発売されたエフメノカプセル100mgは、「更年期障害及び卵巣欠落症状に対する卵胞ホルモン剤投与時の子宮内膜増殖症の発症抑制」と言う効能・効果を有する日本初の薬剤です。その成分である天然型黄体ホルモンのプロゲステロンは、ホルモン補充療法に使用された場合に、乳癌リスクを増加させないと言う特徴があります。
2021年に発売されたエフメノカプセル100mgは、「更年期障害及び卵巣欠落症状に対する卵胞ホルモン剤投与時の子宮内膜増殖症の発症抑制」と言う効能・効果を有する日本初の薬剤です。その成分である天然型黄体ホルモンのプロゲステロンは、ホルモン補充療法に使用された場合に、乳癌リスクを増加させないと言う特徴があります。
性ステロイドホルモンの一つである黄体ホルモン。子宮内膜へ作用する事により、分泌期子宮内膜(腺上皮の分泌促進・間質の脱落膜化)が誘導され、着床・妊娠が維持されます。この黄体ホルモンは、約90年前に発見され、生理学的作用への理解が進み、生殖生理のみならず、私達女子の健康に齎される様々な作用が解き明かされて来ました。当初経口避妊薬として開発された黄体ホルモン製剤は、現在、月経異常の改善、生殖補助医療に於ける黄体補充、早産の予防、子宮内膜癌の薬物療法、ホルモン補充療法、子宮内膜症の治療等、様々なライフステージに発症する病態に適応があります。
2021年に発売され、ホルモン補充療法の白馬に乗った騎士として華麗に登場した、天然型黄体ホルモンのエフメノカプセルについてご説明します。
黄体ホルモンの歴史
 20世紀の初頭、内分泌学に於ける画期的な発見の一つが、黄体ホルモンの発見と精製です。黄体ホルモンの発見後、その化学構造・合成経路が解明され、更には受容体への作用機構が明らかになった事から、様々な黄体ホルモン受容体を活性化させる物質、即ち、プロゲスチンが続々と開発されるに至りました。最近では、微粒子化天然黄体ホルモンのエフメノカプセルが、我が国でも2021年に承認され、ホルモン補充療法の子宮内膜癌発症予防を目的として使用出来るようになりました。また、乳癌リスクを上昇させない事が報告されています。
20世紀の初頭、内分泌学に於ける画期的な発見の一つが、黄体ホルモンの発見と精製です。黄体ホルモンの発見後、その化学構造・合成経路が解明され、更には受容体への作用機構が明らかになった事から、様々な黄体ホルモン受容体を活性化させる物質、即ち、プロゲスチンが続々と開発されるに至りました。最近では、微粒子化天然黄体ホルモンのエフメノカプセルが、我が国でも2021年に承認され、ホルモン補充療法の子宮内膜癌発症予防を目的として使用出来るようになりました。また、乳癌リスクを上昇させない事が報告されています。
黄体ホルモンの分類
黄体ホルモンは、主としてプロゲステロン受容体に結合して、黄体ホルモン作用を発揮する物質の総称で、一般的にはプロゲストーゲンと称されます。殆どの黄体ホルモンは、基本的にステロイド骨格を有しています。黄体ホルモンのうち、体内で産生される天然型のものがプロゲステロン。合成によって側鎖を変える等して作成され、製剤として用いられるものがプロゲスチン製剤。唯、天然型と合成の医薬品製剤の両者を併せて、十把一絡げにプロゲスチン(製剤)と呼ぶ事もあります。
日本で医薬品として市販されている製剤には、黄体ホルモン単剤とエストロゲンー黄体ホルモン合剤があります。合剤は、エストロゲンの含有量により、高・中用量のものと低用量に分けられます。
各種黄体ホルモン製剤の特徴
■プロゲステロン
- 筋注製剤
製剤原料の供給元である欧米の会社が製造中止になった為、日本でも惜しまれながら販売終了となりました。無月経の診断の際に行われるプロゲステロン負荷試験、体外受精-胚移植後や黄体機能不全を伴う不妊症に対する黄体補充等々と、臨床現場での需要は高かったのですが…。
- 内服製剤(微粒子化プロゲステロン製剤)
- 膣座薬
生殖補助医療に於ける黄体補充を効果効能とした薬剤です。膣内投与により、子宮内膜組織中プロゲステロン濃度は、筋肉内投与に比べて約8倍高くなります。膣粘膜から吸収されたプロゲステロンの一部は、循環血には入らず、直接子宮内膜に移行する為と考えられています。
■メドロキシプロゲステロン酢酸エステル
 商標名のプロベラ等で販売れているプロゲスチンタイプのホルモン薬剤の1つで、用途は、避妊や一部の閉経期のホルモン療法に用いられます。加えて、子宮内膜症、子宮の異常出血、性的倒錯、 数種類の癌等の治療にも適応があります。単体と、エストロゲンと混合された合剤があり、投与法は、経口、筋肉注射、皮下注射です。
商標名のプロベラ等で販売れているプロゲスチンタイプのホルモン薬剤の1つで、用途は、避妊や一部の閉経期のホルモン療法に用いられます。加えて、子宮内膜症、子宮の異常出血、性的倒錯、 数種類の癌等の治療にも適応があります。単体と、エストロゲンと混合された合剤があり、投与法は、経口、筋肉注射、皮下注射です。
■ノルエチステロン
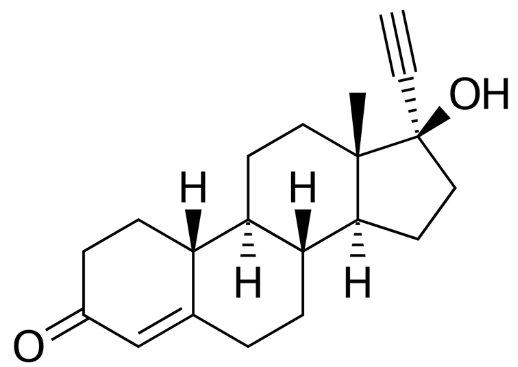 アイゲスチンやプリモルトN等の商標名の販売されいます。経口避妊薬や閉経期のホルモン療法等の婦人科の治療に用いられる、プロゲスチン薬剤。低用量と高容量の製剤があり、単体またエストロゲンとの混合剤があります。投与法は、経口投与。
アイゲスチンやプリモルトN等の商標名の販売されいます。経口避妊薬や閉経期のホルモン療法等の婦人科の治療に用いられる、プロゲスチン薬剤。低用量と高容量の製剤があり、単体またエストロゲンとの混合剤があります。投与法は、経口投与。
■レボノルゲストレル
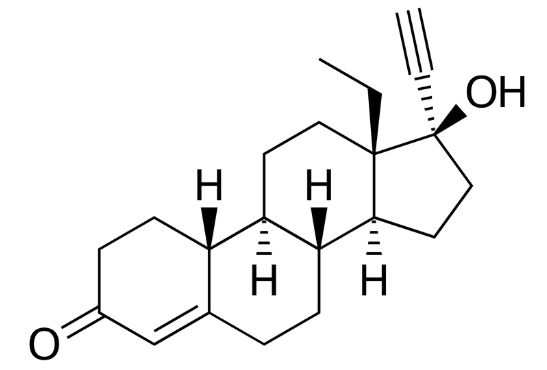 様々な避妊手段に用いられ、商品名はノルレボ。緊急避妊薬として用いられます。合成黄体ホルモンの第二世代で、プロゲステロン活性と同時に、アンドロゲン活性が強いのが特徴です。
様々な避妊手段に用いられ、商品名はノルレボ。緊急避妊薬として用いられます。合成黄体ホルモンの第二世代で、プロゲステロン活性と同時に、アンドロゲン活性が強いのが特徴です。
■ジエノゲスト
19-ノルプロゲステロンの誘導体で、プロゲステロン受容体に強い親和性と選択性があります。強い黄体ホルモン活性と抗アンドロゲン作用を有する経口製剤です(商品名・ジエノゲスト)。低エストロゲン症状の副作用が少ない為、長期投与が可能な点が利点とされています。
■ジドロゲステロン
商品名は、デュファストン。プロゲステロンの立体異性体で、アンドロゲン作用を有しません。黄体ホルモン製剤の中で、唯一基礎体温を上昇させない事が特徴。ホルモン補充療法に於いて、乳癌リスク上昇がない可能性があり、前述のメドロキシプロゲステロン酢酸エステルの代替薬として広く使われています。
■クロルマジノン酢酸エステル
2mg製剤のルトラールは、ジヒドロゲステロンと並んで、不妊症の黄体補充等に汎用されています。また、強力な抗アンドロゲン作用を示す為。25mgや50mgの高用量製剤(商品名・プロスタール)は、前立腺肥大症、前立腺癌に適応があります。
■ドロスピレノン
黄体ホルモンの分子機構
黄体ホルモン(プロゲステロン)は、妊娠の成立(排卵、受精、着床)から、その維持、分娩等の、全ての妊娠過程で重要な役割を担う他、多くの婦人科疾患・腫瘍の病態に関わる重要なホルモンです。しかしながら、夫々の現象に於けるプロゲステロンの作用機序は、未だ不明な部分が多いのも事実です。
プロゲステロンとその受容体
黄体ホルモン(プロゲステロン)は、卵巣より分泌され、私達人間だけでなく、多くの種に於いて妊娠の成立・維持から分娩等に於いて、重要な役割を担っています。臨床現場でも、生体内で産生される天然型プロゲステロンに加え、人工的に合成された黄体ホルモン作用を持つ物質であるプロゲスチン製剤が活用されています。その効果は、不妊治療・生殖補助医療・早産治療の目的だけでなく、避妊や子宮内膜症、子宮腺筋症、子宮体癌や乳癌等のホルモン依存性の疾患や腫瘍に対する治療等、幅広い分野で活用されています。
これらの黄体ホルモンの働きは、主にプロゲステロン受容体を介して引き起こされます。プロゲステロン受容体は、核内受容体の一種であり、リガンド依存性に標的遺伝子の転写を制御しています。プロゲステロン受容体は、女性の生殖内分泌の軸となる、視床下部-下垂体-卵巣系や子宮・乳腺等の種々の臓器に発現し、機能します。子宮に於いても、プロゲステロン受容体は、エストロゲン受容体を介したエストロゲンシグナルにより、発現が促進されます。
プロゲステロン受容体の構造・機能とその制御
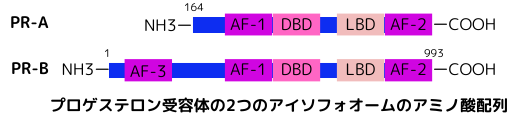 私達人間では、プロゲステロン受容体遺伝子は、11番染色体q22に位置し、プロゲステロンに結合する領域LBD・DNAに結合する領域DBD・転写活性化する領域AFを備えています。同一遺伝子の異なるプロモーターにより、異なる転写開始地点から転写され、主にPR-A及びPR-Bと言う2種類のアイソフォームを作ります。左図を見て下さい。PR-Bは、AF-1・AF-2・AF-3と言う3つの転写活性化領域があります。それに対し、PR-Aは、PR-BのN末端側に位置するAF-3領域を含む、164個のアミノ酸を欠損した形状を取ります。AF-1がリガンド結合とは独立した機能を担うのに対し、AF-2はリガンドと結合する能力を持ち、更には二量体化・核内移行に関与します。これに加えて、PR-Bは、更にAF-3を有する事で、その働きに特色を加味していると考えられています。
私達人間では、プロゲステロン受容体遺伝子は、11番染色体q22に位置し、プロゲステロンに結合する領域LBD・DNAに結合する領域DBD・転写活性化する領域AFを備えています。同一遺伝子の異なるプロモーターにより、異なる転写開始地点から転写され、主にPR-A及びPR-Bと言う2種類のアイソフォームを作ります。左図を見て下さい。PR-Bは、AF-1・AF-2・AF-3と言う3つの転写活性化領域があります。それに対し、PR-Aは、PR-BのN末端側に位置するAF-3領域を含む、164個のアミノ酸を欠損した形状を取ります。AF-1がリガンド結合とは独立した機能を担うのに対し、AF-2はリガンドと結合する能力を持ち、更には二量体化・核内移行に関与します。これに加えて、PR-Bは、更にAF-3を有する事で、その働きに特色を加味していると考えられています。
標的臓器に到達し、細胞内に取り込まれたプロゲステロンは、プロゲステロン受容体PRと結合し、二量体を形成して複合体になります。この複合体は、核内のDNA上の標的遺伝子のプロゲステロン応答配列に結合し、更には受容体蛋白質のうち転写活性化を司る部位が、共役因子等と協働し、転写の促進や抑制と言った調節を行います。これがプロゲステロンの受容体を介した、古典的なgenomic effectの経路です。
また、プロゲステロンープロゲステロン受容体の複合体は、細胞質でSrcチロシンキナーゼと結合し、細胞内のRAS/RAF/MAPK経路の活性化を引き起こし、non-genomicな遺伝子発現調節を行いますが、それらの子宮・卵巣に於ける働きについては未だ不明です。
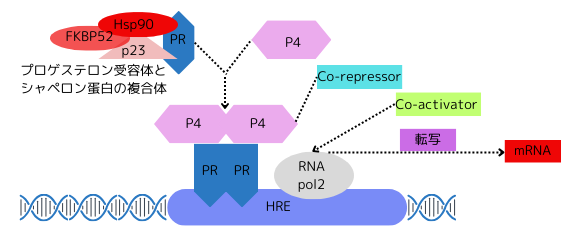 プロゲステロン受容体は、リガンドの結合に対して迅速・効率的に活性化する為に、複数の蛋白質と協働します。プロゲステロン受容体の単量体・シャペロン蛋白Hsp90二量体・p23・FKBP52等のHsp90との結合に必要な、TPR配列を含むコシャペロンで構成されたプロゲステロン受容体複合体は、構造的な安定化とシグナルの増強に関与します。FKBP52はコシャペロンの一つで、Hsp90とプロゲステロン受容体の両者に結合し、プロゲステロン受容体複合体の構造を安定化させる事で、プロゲステロンとプロゲステロン受容体の結合を強化してシグナルを増強します。
プロゲステロン受容体は、リガンドの結合に対して迅速・効率的に活性化する為に、複数の蛋白質と協働します。プロゲステロン受容体の単量体・シャペロン蛋白Hsp90二量体・p23・FKBP52等のHsp90との結合に必要な、TPR配列を含むコシャペロンで構成されたプロゲステロン受容体複合体は、構造的な安定化とシグナルの増強に関与します。FKBP52はコシャペロンの一つで、Hsp90とプロゲステロン受容体の両者に結合し、プロゲステロン受容体複合体の構造を安定化させる事で、プロゲステロンとプロゲステロン受容体の結合を強化してシグナルを増強します。
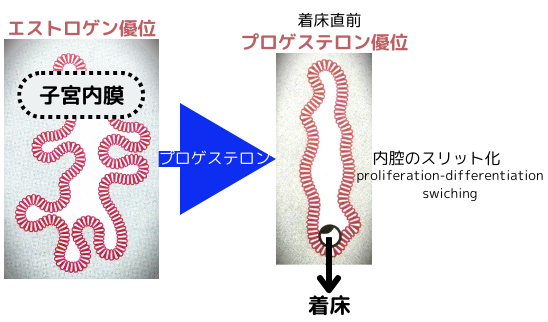
着床期子宮に於けるプロゲステロン-プロゲステロン受容体シグナル
プロゲステロンによるシグナルは、着床に於いても重要な役割を果たします。排卵直後のエストロゲン優位な環境下では、子宮内膜は鋸歯状に入り組んだ形態を取っていますが、着床直前にはプロゲステロンの影響により、子宮内膜上皮の細胞増殖抑制・上皮細胞周期の停止と子宮内膜間質の細胞増殖促進が起こり、管腔が狭小化してスリット状へと形態が変化proliferation-differentiation switching(PDS)します。これは、子宮内膜の胚受容能の指標の一つと考えられています。
プロゲステロン-プロゲステロン受容体シグナルを介した細胞周期の停止と胚浸潤
網膜芽細胞腫RBとプロゲステロンが、子宮内膜上皮の上皮細胞周期の停止と、細胞死の一種であるネクロプトーシスを制御し、正常な胚浸潤に重要な役割を果たしています。
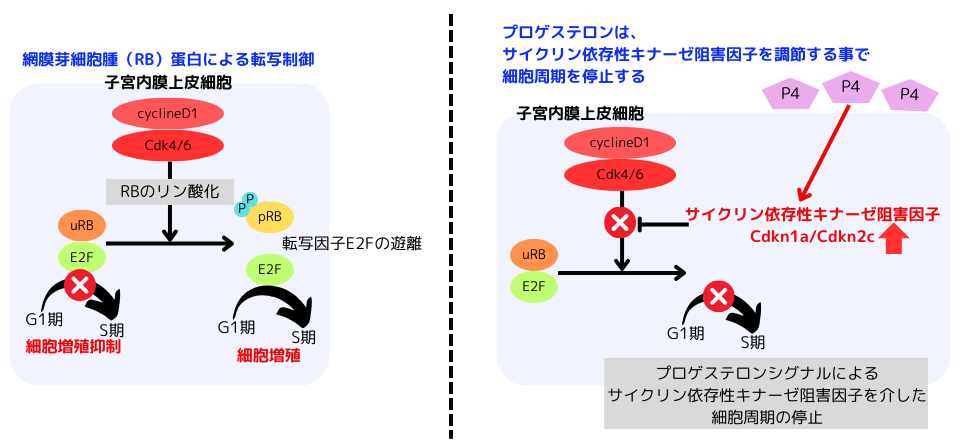
網膜芽細胞腫RB蛋白は、癌抑制遺伝子の一つで、その古典的な機能は、転写因子E2Fと結合する事で不活化し、S期に必要な遺伝子の転写を抑制し、上皮細胞周期の停止を誘導して、細胞周期抑制因子として働きます。網膜芽細胞腫RBの活性型であるuRB(リン酸化されていないRB)は、細胞分裂が開始されるまでE2F因子と結合した状態で、上皮細胞周期は停止しています。細胞分裂の準備が整うと、uRBはpRB(リン酸化RB)と言う不活性型になり、E2F因子との結合が解除され、細胞周期抑制因子としての機能が失われてしまいます。
エストロゲンシグナルは、子宮上皮のpRBを増加させ、細胞増殖を促進します。反対に、プロゲステロンシグナルは、それを抑制します。
黄体ホルモンの血管生物学
 ホルモン補充療法に於いては、エストロゲン投与に起因する子宮体癌発症リスクを低減させる為に、プロゲストーゲンがエストロゲンと併用投与されています。しかしながら、天然型のプロゲステロンと異なり、合成黄体ホルモンであるメドロキシプロゲステロン酢酸エステルは、動脈硬化性疾患発症リスクを上昇させる可能性があります。
ホルモン補充療法に於いては、エストロゲン投与に起因する子宮体癌発症リスクを低減させる為に、プロゲストーゲンがエストロゲンと併用投与されています。しかしながら、天然型のプロゲステロンと異なり、合成黄体ホルモンであるメドロキシプロゲステロン酢酸エステルは、動脈硬化性疾患発症リスクを上昇させる可能性があります。
特定の受容体と接着因子との相互作用を介して、循環血中の単球が血管内皮細胞に接着する事は、動脈硬化発生に於ける重要な初期事象です。単球は、血管内皮上の接着因子(E-selectin、P-selectin、ICAM-1、VCAM-1等)を介して血管内皮へと侵入し、活性型マクロファージとなる事で、動脈硬化の初期病変が形成されます。血管内皮上の接着因子発現の亢進は、単球接着数の増加と共に、動脈硬化の初期病変の形成を促進させてしまいます。ホルモン補充療法で頻用されているメドロキシプロゲステロン酢酸エステルは、血管内皮への単球接着を促進し、動脈硬化のリスクを上昇させる可能性が指摘されています。天然型のプロゲステロンは、接着分子の発現を変化させず、単球の血管内皮への接着数も増加させない事から、今後のより安全なホルモン補充療法レジメンの選択肢となる可能性が示唆されています。
黄体ホルモンとメンタルヘルス
 うつ病や不安症は女子に多く認められ、男性の約2倍とも言われています。その要因として性ホルモンの関りが昔から指摘されていました。女子に於いて、うつ状態を来しやすい時期は、エストロゲン及び黄体ホルモンレベルの変動に伴う事が知られており、それは、月経前、産後、そして更年期であると言われています。その機序としては、内因性プロゲステロン及びその代謝物が影響していると考えられています。アロプレグナノロンは、GABAAレセプターにアロステリックモジュレーターとして作用し、情動調節の役割があります。
うつ病や不安症は女子に多く認められ、男性の約2倍とも言われています。その要因として性ホルモンの関りが昔から指摘されていました。女子に於いて、うつ状態を来しやすい時期は、エストロゲン及び黄体ホルモンレベルの変動に伴う事が知られており、それは、月経前、産後、そして更年期であると言われています。その機序としては、内因性プロゲステロン及びその代謝物が影響していると考えられています。アロプレグナノロンは、GABAAレセプターにアロステリックモジュレーターとして作用し、情動調節の役割があります。
月経前症候群PMS/月経前不快気分障害PMDD
月経前症候群premenstrual syndrome(PMS)は、原因疾患なしに、月経前に周期的に心身の不調を認める状態の事です。一方、月経前不快気分障害premenstrual dysphoric disorder(PMDD)は、従来は月経前症候群の重症型とされて来ましたが、著しい不安等の強い精神症状が複数認められ、米国精神医学会によれば、抑うつ障害群の一病態として定義されています。しかし、現実的には両者を区別する事が困難な場合が多く、月経前に来す不調の為に社会生活に支障を生じる疾患を十把一絡げにして、premenstrual disorder(PMD)と呼んでいます。
PMDの病因
PMDの病因に関するコンセンサスは、未だ得られていません。初経前や閉経後には認められない事、GnRHアゴニストの使用による排卵の抑制により月経前症状が軽減する事等から、PMDの症状は排卵のある月経周期にのみ出現すると考えられています。その一方、PMD女子のホルモン動態は正常で、エストロゲンや黄体ホルモンの過剰分泌や欠乏は認められません。
最近有力視されている仮説ですが、プロゲステロンの血中濃度が月経前に低下する事による、プロゲステロンに関連する神経ステロイド、中でも、アロプレグナノロンの変動が、PMDの症状発現の引き金になるのではないかと考えられています。
神経ステロイドとしての黄体ホルモンの役割
■バイオメーカーとしての可能性
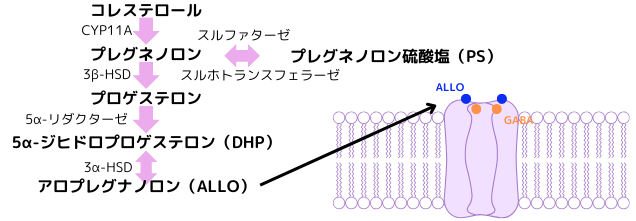 近年、神経細胞に於いて、コレステロールから生合成されるステロイド、即ち、神経ステロイドの変動が、不安、うつ、統合失調症等、所謂ストレスと関連する精神神経疾患の発症に係る事が明らかになって来ました。神経ステロイドとしては、コレステロールから代謝される、プレグネノロン、プロゲステロン、プレグネノロン硫酸塩、ALLO等が含まれます。中でも最も注目されているのは、プロゲステロンから5α-ジヒドロプロゲステロン(5α-DHP)を経て生成されるALLOです。
近年、神経細胞に於いて、コレステロールから生合成されるステロイド、即ち、神経ステロイドの変動が、不安、うつ、統合失調症等、所謂ストレスと関連する精神神経疾患の発症に係る事が明らかになって来ました。神経ステロイドとしては、コレステロールから代謝される、プレグネノロン、プロゲステロン、プレグネノロン硫酸塩、ALLO等が含まれます。中でも最も注目されているのは、プロゲステロンから5α-ジヒドロプロゲステロン(5α-DHP)を経て生成されるALLOです。
気分障害や心的外傷後ストレス障害PTSDの患者さんでは、血清、脳脊髄液、脳内のALLO濃度、5α‐リダクターゼⅠ型、3α‐ヒドロキシステロイドゲナーゼ(3α-HSD)等の酵素の生合成が低下している事が知られています。PTSDの女子では、プロゲステロンとALLOの前駆体である5α-DHPの濃度が変化せず、3α-HDSの機能が低下していると考えられています。ストレスに関連したコレステロールからのプロゲステロン及びALLOの生合成は、男性に於いても行われており、PTSDやうつ病の男子では、5α-RIの機能が低下しており、ALLOの濃度が低下している事が報告されています。
ALLO及びその生合成の上流にある神経ステロイドのレベルが、性ホルモンに関連する気分障害のバイオマーカーとなる可能性が指摘されています。
■GABAA受容体に対する作用
ALLOは、GABAA受容体に対し、強力なポジティブアロステリックモジュレーターとして作用します。ALLOは、GABAA受容体の反応性等を調節する事により、GABAA受容体の薬理的反応を制御しています。GABAA受容体サブユニットの組成の変化は、月経周期や妊娠中のホルモン状態の変化、更には長期的なストレス等でも観察されています。
■ALLOの治療薬としての可能性
米国では、ALLO製剤であるブレキサノロンが、産後うつ病の治療薬として2019年にFDAにより許可されています。最近では、ALLOの経口薬も開発され、産後うつ病だけでなく、うつ病等の気分障害への治療薬としても期待されています。
黄体ホルモンと子宮内膜症
子宮内膜症は、エストロゲン依存性の慢性炎症性疾患で、その病態は必ずしも明らかではありませんが、月経血の経卵管的逆流が強く関連しているとされ、月経血中の様々な細胞或いは液性因子と、骨盤内局所の向炎症性免疫環境により、増殖・進展すると考えられています。黄体ホルモン(プロゲステロン)は、エストロゲンとの相互作用から、子宮内膜症の病態の進展に係り、また、症状軽減の為の薬物療法として用いられます。
子宮内膜症の治療に於いて、腹腔鏡を中心とした外科療法は、子宮内膜症の自他覚症状を軽減させるのには有効な方法ではありますが、術後の再発は少なくなく、単回で根治を目指すのは困難とされています。この為、頻回の外科処置を避け、可及的な長期の薬物療法での管理が主流になりつつあります。
子宮内膜症の病態に於ける黄体ホルモン
■正所性子宮内膜
子宮内膜には、卵巣から産生されるエストロゲンとプロゲステロンにより、増殖及び分泌様変化が齎されます。しかしながら、後述する様に、正所性子宮内膜と異所性の子宮内膜である子宮内組織では、卵巣ホルモンへの反応性が異なります。
子宮内膜では、エストロゲンが、その特異的受容体であるエストロゲン受容体を介して、プロゲステロン受容体の発現を亢進させます。しかし、プロゲステロンは、子宮内膜に於けるエストロゲン受容体の発現を抑制します。また、組織局所のエストロゲン産生に係るアロマターゼの発現も、低下させます。分泌期には、プロゲステロン受容体のうちPR-Bを介して、エストラジオールからエストロンへの転換酵素である17β-HSD2の発現を亢進させます。つまり、プロゲステロンは、子宮内膜に於けるエストロゲンのの作用を減弱・拮抗させます。
■子宮内膜症組織
 子宮内膜組織では、正所性子宮内膜に比して、プロゲステロン受容体の発現比が変化しており、プロゲステロンの作用が減弱或いは、局所でのエストラジオールの産生が亢進しており、結果的にエストロゲン作用が増強している可能性が指摘されています。また、子宮内膜組織では、通常のエストロゲン受容体ERαに比して、ERβの発現が優位になっており、子宮内膜組織でのプロゲステロン作用が抑制されているだけでなく、レチノイン酸の作用も低下しており、これもプロゲステロン作用の減弱に関連しているようです。この様な子宮内膜組織でのプロゲステロン作用の相対的な低下は、「プロゲステロン抵抗性」と呼ばれ、子宮内膜症の薬物治療の際に、一定の割合(約30%)で効果が十分に得られない原因の一つと考えられています。
子宮内膜組織では、正所性子宮内膜に比して、プロゲステロン受容体の発現比が変化しており、プロゲステロンの作用が減弱或いは、局所でのエストラジオールの産生が亢進しており、結果的にエストロゲン作用が増強している可能性が指摘されています。また、子宮内膜組織では、通常のエストロゲン受容体ERαに比して、ERβの発現が優位になっており、子宮内膜組織でのプロゲステロン作用が抑制されているだけでなく、レチノイン酸の作用も低下しており、これもプロゲステロン作用の減弱に関連しているようです。この様な子宮内膜組織でのプロゲステロン作用の相対的な低下は、「プロゲステロン抵抗性」と呼ばれ、子宮内膜症の薬物治療の際に、一定の割合(約30%)で効果が十分に得られない原因の一つと考えられています。
プロゲステロン抵抗性に至る要因としては、①先天的な子宮内膜の異常、②逆流月経血に起因する酸化ストレス・炎症反応によるプロゲステロン受容体の機能低下、③エピジェネティック(美容通信2022年7月号)な作用(DNAメチレーション(美容通信2024年1月号)・miRNAs)によるプロゲステロン作用の低下、④正所性子宮内膜の間葉系幹細胞(内膜間質線維芽細胞)に於けるプロゲステロン作用の低下、⑤子宮内膜症の発生部位によるプロゲステロン作用の相違等が挙げられます。
黄体ホルモンとホルモン補充療法
ホルモン補充療法に於ける黄体ホルモン投与の目的は、全身的なエストロゲン投与による、子宮内膜の過形成や発癌のリスクを増加させない事にあります。子宮がある女子には併用が必須です。黄体ホルモンの種類によって、子宮内膜保護作用、乳癌や心血管系疾患発症に及ぼす影響が異なります。
主目的である子宮内膜に対する黄体ホルモンの効果
■併用の目的
 黄体ホルモン投与の目的は、全身的なエストロゲン投与による子宮内膜の過形成や発癌のリスクを増やさない事(美容通信2015年9月号)(美容通信2015年7月号)です。ですから、子宮がある女子ではエストロゲンに黄体ホルモンを併用する事が必須とされていますが、HISAKOの様な子宮がない女子には必要性はないとされています。しかしながら、黄体ホルモンには、エストロゲンの様な派手さはありませんが、エストロゲンと共に手を取り合って、更年期障害に於ける諸症状を改善(美容通信2010年8月号)し、乳癌や子宮体癌の予防の他、骨粗鬆症の予防や心臓の保護と言った体のみならず、イライラや欝っぽい気分を改善し、心にもポジティブ思考を齎してくれます。寒がりにも、不眠にも、薄毛(美容通信2024年12月号)(美容通信2008年5月号)にも、肥満、特に腰回りの贅肉の塊(美容通信2011年10月号)、膣(美容通信2022年3月号)(美容通信2022年4月号)も目も口も乾くドライシンドローム(美容通信2018年12月号)等の様々な不定愁訴の改善(美容通信2025年2月号)にも効果があります。まあ、正しく言えば、年齢と共に低下するのはエストロゲンだけではありません。プロゲステロンも下がります。甲状腺ホルモン(美容通信2015年3月号)も、男性ホルモン(美容通信2023年2月号)も、メラトニン(美容通信2017年1月号)(美容通信2015年8月号)も、DHEAも、成長ホルモン(美容通信2019年2月号)も、何もかもが雪崩の如くにダダ下がり(美容通信2010年9月号)(美容通信2010年12月号)して、大人女子の生活の質を損ないます。ですから、エストロゲンだけでで全ての更年期障害の諸症状を改善する、若しくは後述のプロゲステロンの併用で、全ての不定愁訴が改善すると言う代物ではありません。
黄体ホルモン投与の目的は、全身的なエストロゲン投与による子宮内膜の過形成や発癌のリスクを増やさない事(美容通信2015年9月号)(美容通信2015年7月号)です。ですから、子宮がある女子ではエストロゲンに黄体ホルモンを併用する事が必須とされていますが、HISAKOの様な子宮がない女子には必要性はないとされています。しかしながら、黄体ホルモンには、エストロゲンの様な派手さはありませんが、エストロゲンと共に手を取り合って、更年期障害に於ける諸症状を改善(美容通信2010年8月号)し、乳癌や子宮体癌の予防の他、骨粗鬆症の予防や心臓の保護と言った体のみならず、イライラや欝っぽい気分を改善し、心にもポジティブ思考を齎してくれます。寒がりにも、不眠にも、薄毛(美容通信2024年12月号)(美容通信2008年5月号)にも、肥満、特に腰回りの贅肉の塊(美容通信2011年10月号)、膣(美容通信2022年3月号)(美容通信2022年4月号)も目も口も乾くドライシンドローム(美容通信2018年12月号)等の様々な不定愁訴の改善(美容通信2025年2月号)にも効果があります。まあ、正しく言えば、年齢と共に低下するのはエストロゲンだけではありません。プロゲステロンも下がります。甲状腺ホルモン(美容通信2015年3月号)も、男性ホルモン(美容通信2023年2月号)も、メラトニン(美容通信2017年1月号)(美容通信2015年8月号)も、DHEAも、成長ホルモン(美容通信2019年2月号)も、何もかもが雪崩の如くにダダ下がり(美容通信2010年9月号)(美容通信2010年12月号)して、大人女子の生活の質を損ないます。ですから、エストロゲンだけでで全ての更年期障害の諸症状を改善する、若しくは後述のプロゲステロンの併用で、全ての不定愁訴が改善すると言う代物ではありません。
■黄体ホルモンを投与しなかった場合のリスク
子宮を有する女性に対するエストロゲン単独投与は、子宮内膜癌のリスクが約2倍に増加します。このリスクは、エストロゲンの投与量や投与期間に関係し、10年以上の投与では9.5倍にまで増加します。しかもエストロゲン単独投与を中止した後もこのリスクは存続し、中止後12年経過しても1.9倍だそうです。
■局所投与(エストロゲン製剤の膣内投与)に、黄体ホルモンは必要か?
閉経関連泌尿性器症候群GMS(美容通信2021年7月号)(美容通信2025年2月号)の治療の際、泌尿生殖器の萎縮症状に対し、少量のエストロゲンを局所投与(膣内投与)を屡々行いますが、当たり前ですが、僅かながらではありますが全身性に吸収されます。海外からの輸入ものには、長期間の使用を想定し、子宮内膜刺激性を抑えたエストラジオールE2の膣剤やクリーム、リング等があります。しかし、日本で一般に流通しているエストリオール膣剤等の低効力の製剤や低用量のエストロゲン製剤では、リスク自体同定されておらず、黄体ホルモンの併用は不要とはされていますが…、実際は1年を超える子宮内膜の安全性を保障する臨床試験データはありません。
■黄体ホルモンの投与方法により、子宮内膜保護作用は異なる
ホルモン補充療法には、①自然の月経周期に寄せて、エストロゲン製剤に黄体ホルモン製剤を周期的に投与し、定期的な消退出血を誘発する周期的併用投与方法と、②エストロゲン製剤と黄体ホルモン製剤とを持続的に投与する持続的併用投与方法とがあります。子宮内膜保護効果は、当然ながら、持続的併用投与方法に軍配が上がります。周期的併用投与方法では毎周期子宮内膜の肥厚が起こらざる得ないですが、持続的併用投与方法では子宮内膜の萎縮を誘導します。その違いが保護作用の差に繋がっており、周期的併用投与方法(6年以上)では、リスクが2倍になり、特に瘦せ型の女子ではその傾向が顕著との報告があります。
臨床的には、閉経確認前からのホルモン補充療法では、周期的併用投与方法を選択する事が多いです。しかし、長期のホルモン療法が必要となる場合は、5年以内に持続的併用投与方法に変更する事が、子宮内膜保護作用の観点からは推奨されます。
エフメノカプセル(経口天然型黄体ホルモン)
 ホルモン補充療法に於いて、子宮内膜増殖症リスクを低下させる為に、様々なプロゲストーゲンが併用されて来ましたが、その健康保険診療上の位置付けは、長い間曖昧でした。2021年に発売されたエフメノカプセル100mgは、「更年期障害及び卵巣欠落症状に対する卵胞ホルモン剤投与時の子宮内膜増殖症の発症抑制」と言う本来の効能・効果を有する日本初の薬剤です。その成分である天然型黄体ホルモンのプロゲステロンは、ホルモン補充療法に使用された場合に、乳癌リスクを増加させないと言う特徴があります。本剤を52週間投与した国内第Ⅲ相臨床試験において、子宮内膜増殖症の発現は認められず、発現率の95%信頼区間の上限が事前に定めた水準である2.0%を下回った事が確認されています。
ホルモン補充療法に於いて、子宮内膜増殖症リスクを低下させる為に、様々なプロゲストーゲンが併用されて来ましたが、その健康保険診療上の位置付けは、長い間曖昧でした。2021年に発売されたエフメノカプセル100mgは、「更年期障害及び卵巣欠落症状に対する卵胞ホルモン剤投与時の子宮内膜増殖症の発症抑制」と言う本来の効能・効果を有する日本初の薬剤です。その成分である天然型黄体ホルモンのプロゲステロンは、ホルモン補充療法に使用された場合に、乳癌リスクを増加させないと言う特徴があります。本剤を52週間投与した国内第Ⅲ相臨床試験において、子宮内膜増殖症の発現は認められず、発現率の95%信頼区間の上限が事前に定めた水準である2.0%を下回った事が確認されています。
エフメノカプセルは、1980年にフランス共和国で承認され、現在では世界100ヵ国以上で承認・販売されています。
子宮内膜増殖症の発症抑制が大義名分のお薬なので、当たり前ですが、HISAKOの様に子宮癌で、子宮を取ってしまった患者さんは、如何に医原性の更年期障害が起ころうとも、この薬は服用出来ません。
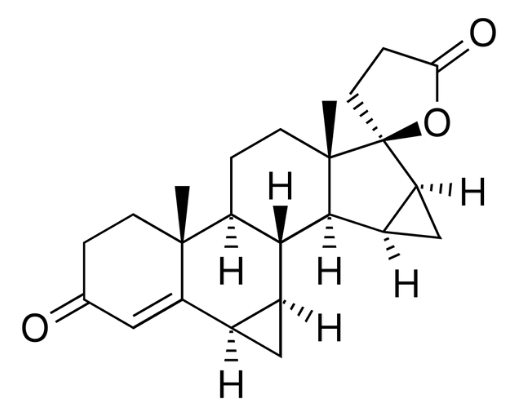
構造
黄体ホルモン(プロゲストーゲン)とは、主にプロゲステロン受容体に結合して、黄体ホルモン作用を発揮する物質の総称で、生体内で産生される天然型であるプロゲステロンと、合成によって側鎖を変える等して作成され、製剤として用いられるプロゲスチンがあります。唯、天然型と合成の医薬品製剤の両者を併せて、しばしば、プロゲスチン(製剤)と呼ぶ事もあります。
■黄体ホルモンの分類
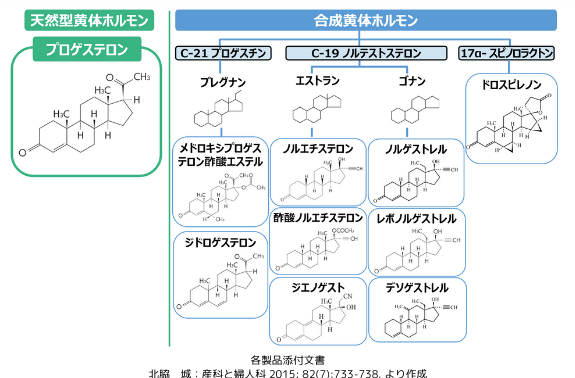 上図を見て下さい。これまで日本でホルモン補充療法に使用されてきたプロゲストーゲンには、プロゲステロン類縁化合物のプレグナン誘導体に分類されるジヒドロゲステロンやメドロキシプロゲステロン酢酸エステル、テストステロン類縁化合物のノルテストステロン誘導体に分類されるエストラン系の酢酸ノルエチステロンやゴナン系のレボノルゲストレル等があります。プロゲストーゲンは、いずれも主としてプロゲステロン受容体に結合して作用を発揮しますが、それ以外のステロイド受容体ににも様々な親和性を持って交差反応する為、化合物によって多彩な特性を呈します。
上図を見て下さい。これまで日本でホルモン補充療法に使用されてきたプロゲストーゲンには、プロゲステロン類縁化合物のプレグナン誘導体に分類されるジヒドロゲステロンやメドロキシプロゲステロン酢酸エステル、テストステロン類縁化合物のノルテストステロン誘導体に分類されるエストラン系の酢酸ノルエチステロンやゴナン系のレボノルゲストレル等があります。プロゲストーゲンは、いずれも主としてプロゲステロン受容体に結合して作用を発揮しますが、それ以外のステロイド受容体ににも様々な親和性を持って交差反応する為、化合物によって多彩な特性を呈します。
プロゲストーゲンの活性は、様々な指標によって表されますが、単位重量あたりのプロゲストーゲンの活性は、ゴナン系>エストラン系>プレグナン誘導体>プロゲステロンの順で、天然型に近い程活性が低く、同じ効力を発揮させる為には、多くの量を必要とする事が分かっています。しかしながら、経口、筋注、経膣、経皮と言った投与経路による体内での代謝の違い、代謝物の活性の違い、各組織に於ける酵素局在やステロイド受容体の分布の違い等の要因が複雑に加わる事によって、化合物ごとに夫々特徴のある作用が生じます。
■プロゲステロン、ジドロゲステロン、MPAの立体構造式の比較
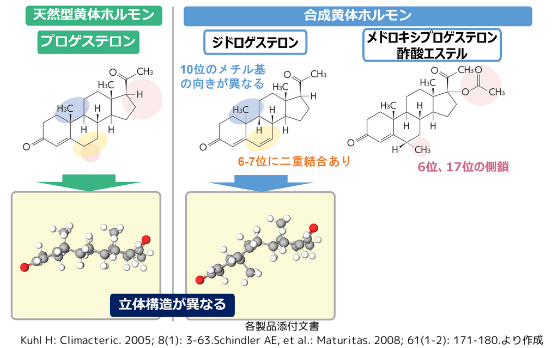
代謝とその作用
一般的に、ステロイド製剤を経口投与した場合、殆どが腸管から吸収され、門脈を介して肝臓で代謝されます。これを初回通過効果first pass effectと言います。肝でグルクロン酸抱合体や硫酸抱合体に代謝される事により不活化され、体外に排出されます。プロゲステロンは、他のステロイドに比較して、肝での代謝速度が極めて速い事から、通常のままでは経口投与しても活性を発揮しません。
エフメノカプセルは、微粒子化したプロゲステロンを油に懸濁し、ゼラチンのカプセルに封入した製品で、経口投与によっても、肝通過量を抑制し、直ぐには不活性化されない事から、血中濃度を維持する事が可能とされています。200mgを単回投与した場合の半減期は、約13時間だったそうです。
上図の如く、エフメノカプセルは、経口投与により30種類以上の代謝物に代謝されます。その中で、5α-及び5β-プレグナノロンは、GABAA受容体を介して鎮静作用を発揮します。黄体期や妊娠時に生じる眠気の本体でもあります。国内第Ⅲ相臨床試験でもこの傾眠は1.7%に認められ、また、食後に血中濃度が上昇する為、服用方法にも記載されている様に、就寝前の服用が勧められています。20α-及び20β-ジヒドロプロゲステロンは、プロゲステロンの25~50%の黄体ホルモン活性を有します。副腎では、ミネラルコルチコイド作用を有するコルチゾルやアルドステロンに代謝されます。不活性の最終代謝物はプレグナンジオールであり、抱合体となって排泄されます。
作用機序
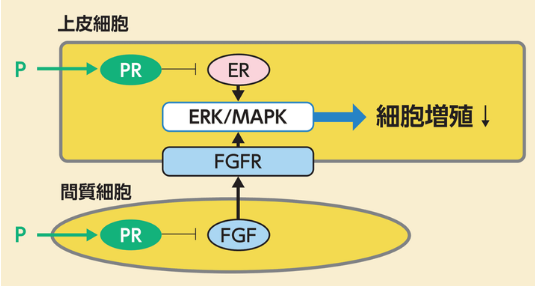
プロゲステロンは、子宮内膜上皮細胞に発現するプロゲステロン受容体に結合して、エストロゲン受容体の遺伝子発現を抑制するだけでなく、子宮内膜間質細胞に発現するプロゲステロン受容体に結合して、線維芽細胞増殖関連因子の産生を抑制します。その結果、エストロゲン受容体が制御する細胞増殖関連因子の産生が抑制され、卵胞ホルモンによる子宮内膜上皮細胞の増殖が抑制されると考えられています。
右図は、富士製薬工業株式会社社内資料:プロゲステロンの子宮内膜増殖抑制作用(Marquardt RM, et al.: Int J Mol Sci. 2019; 20(15): 3822.)を示したものです。遺伝子組換えマウスを用いた研究等から、子宮内膜上皮細胞に於けるエストロゲン作用に対するプロゲステロンの拮抗作用は、子宮内膜の上皮細胞と間質細胞の二種類の細胞によって調節されています。これら双方の子宮内膜細胞にプロゲステロン受容体が発現しており、上皮細胞に於いて、プロゲステロンは、エストロゲン受容体の遺伝子発現を抑制する等、エストロゲンに対して直接的な拮抗作用を示す。一方、間質細胞に於いては、線維芽細胞増殖因子の産生を抑制する事で、傍分泌の経路を介して、上皮細胞に於けるエストロゲンの細胞内シグナルに対して、抗作用を示します。
図の補足)ER:エストロゲン受容体、ERK/MAPK:細胞外シグナル制御キナーゼ/分裂促進因子活性化蛋白質キナーゼ、FGF:線維芽細胞増殖因子、FGFR:線維芽細胞増殖因子受容体、P:プロゲステロン、PR:プロゲステロン受容体
服用方法
卵胞ホルモン剤との併用に於いて、以下のいずれかを選択します。
- 持続的投与法:卵胞ホルモン剤の投与開始日からプロゲステロンとして100mgを1日1回就寝前に経口投与します。主に閉経後後期に行われますが、破綻出血が起こる事があります。周期的投与よりも、持続的投与の方が、子宮内膜増殖症リスクをしっかり抑制してくれます。
- 周期的投与法:卵胞ホルモン剤の投与開始日を1日目として、卵胞ホルモン剤の投与15日目から28日目までプロゲステロンとして200mgを1日1回就寝前に経口投与します。これを1周期とし、以後この周期を繰り返します。主に閉経後早期に行われる方法ですが、消退出血が起こる事があります。因みに、メドロキシプロゲステロン酢酸エステルと、プロゲステロンの周期的投与では、子宮内膜増殖症の発症率に差がないとされています。
食事の影響を受ける為、食後の服用は避けて下さい。
■服用中の注意点
- 服用後に眠気、めまい等が起こる事があります。自動車の運転や機械の操作には注意して下さい。就寝前の服用を守って下さい。
- 飲み忘れに気がついたら、その日の服用時間(就寝前)に1日分を服用して下さい。飲み忘れた分は服用しないで下さい。
但し、2日以上連続で服用を忘れた場合は、医師にご相談下さい。 - 定期的に乳房検診ならびに婦人科検診を受けて下さい。
- 投与の中止により、不安、気分変化、発作感受性の増大を引き起こす可能性があるので、注意して下さい。
副作用
重大な副作用として、血栓症(頻度不明)が報告されており、心筋梗塞、脳血管障害、動脈又は静脈の血栓塞栓症(静脈血栓塞栓症又は肺塞栓症)、血栓性静脈炎、網膜血栓症が現れる事があります。また、主な副作用(1%以上)として、不正子宮出血(33.5%)、乳房不快感、頭痛、下腹部痛、浮動性めまい、腹部膨満、便秘、腟分泌物等が報告されています。
服用開始から3ヵ月頃までは、不正性器出血等の副作用が起こる事がありますが、服用を継続する事により徐々に減少します。(約半年から1年以内で消失します)。しかし、出血量が多い、頻発する、長期間に亘って続く等の場合は、他の疾患が隠れている可能性がありますので、医師にご相談下さい。
■乳癌への影響
 乳癌発症リスクの増加は、ホルモン補充療法に於ける最重要問題で、リスク軽減の為にはプロゲステロンの選択が重要になります。
乳癌発症リスクの増加は、ホルモン補充療法に於ける最重要問題で、リスク軽減の為にはプロゲステロンの選択が重要になります。
- AACE/ACE POSITION STATEMENT ON MENOPAUSE(2017)
推奨:プロゲステロンの使用が必要な場合、マイクロナイズド化されたプロゲステロンがより安全な選択肢と考えられています。
フランスのE3Nコホート研究は、閉経後女性80,377例を対象に、様々なホルモン補充療法(HRT)レジメンと乳癌リスクとの関連を比較検討しました。対象の平均年齢は53.1歳であり、平均観察期間は閉経後8.1年でした。エストロゲンは、プロゲステロン、ジドロゲステロン、 medrogestone*、クロルマジノン酢酸エステル、cyproterone acetate*、promegestone*、nomegestrol acetate*、酢酸ノルエチンドロン、メドロキシプロゲステロン酢酸エステル等の様々なプロゲストーゲンとの併用により投与しました(*:国内未発売)。
エストロゲン/プロゲステロン及びエストロゲン/ジドロゲステロンの併用では、リスクの増加はないか僅かであり、統計学的には有意なリスク増加は認められませんでした。一方で、殆どのエストロゲン/プロゲストーゲンの併用で、統計学的に有意なリスクの増加を認めましたが、製剤間では差はありませんでした。これらの研究等から、エストロゲンのみでは乳癌を発症または進行させないという考えを支持するもので、エストロゲン刺激を受けた乳房組織がプロゲストーゲンに曝露された場合のみ、乳癌の診断が増加しています。子宮内膜癌の予防の為のエストロゲン療法へのプロゲストーゲンの追加に関して、上記の議論を考慮すると、マイクロナイズド化されたプロゲステロンの使用が最良の選択である可能性があります。
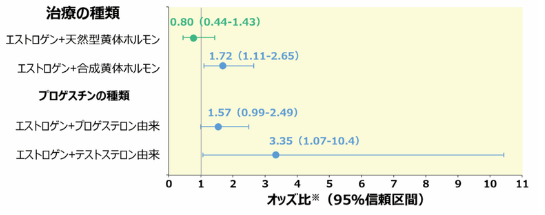
- HRT使用者のHRT非使用者に対する乳癌オッズ比※(95%信頼区間)
調査エリア、基準日の年齢、初経の年齢、出産回数、初回正期産での年齢、母乳育児歴、良性乳腺疾患の既往歴、乳癌の家族歴、BMI、経口避妊薬使用歴により調整しています。
対象:閉経後女性1,555例(症例群739例、対照群816例)
方法:フランスの症例対照研究。症例群は2005年4月から2007年3月に乳癌と診断された25~75歳の女性、対照群は乳癌の既往歴のない女性を年齢別と調査エリア別に同頻度となるように割り当てています。治療薬についての情報はインタビューにより、フランスで一般的に処方されている薬剤一覧を元に入手しました。
Cordina-Duverger E, et al.: PLoS One. 2013; 8(11): e78016.より作図
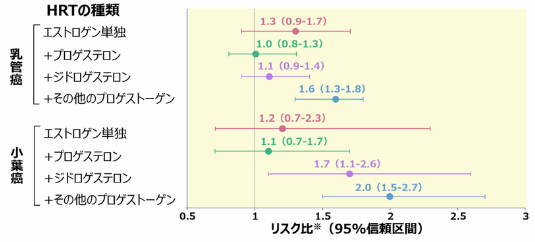
- HRT使用者のHRT非使用者に対する乳癌リスク比※(95%信頼区間)
※Cox比例ハザードモデル
閉経からの期間、初経の年齢、出産歴、母乳育児歴、閉経年齢、閉経のタイプ(外科的、自然、または不明)、良性乳腺疾患の既往歴、乳癌の家族歴、BMI、身長、身体的活動量、マンモグラフィ検査歴の有無、地域、調査時期、経口避妊薬の使用歴、閉経前の経口プロゲストーゲンの単剤使用歴により調整してあります。
対象:閉経後女性80,391例(平均年齢53.1歳)
方法:1925~1950年に生まれ、主に教師対象の健康保険に加入している女性を対象としたフランスの前向きコホート、E3N研究のデータを用いて、HRTの種類と乳癌のタイプ別(組織学的、ホルモン受容体の発現により分類)のリスクとの関連性を検討しました。平均追跡期間は8.1年です。
Fournier A, et al.: J Clin Oncol. 2008; 26(8): 1260-1268. より作図
■血清脂質への影響
ホルモン補充療法により、閉経後の女子の血中LDL粒子数が減少する事は良く知られています。その機序は、エストロゲンによる、①肝性リパーゼ活性抑制、②肝LDL受容体増加・活性亢進と考えられています。プロゲステロンがこのエストロゲンの効果にどの様な影響を及ぼすかは、1990年代に公表されたPostmenopausal Estrogen/Progestin Interventions Trialから、結合型エストロゲンによるHDLコレステロール上昇効果を、メドロキシプロゲステロン酢酸エステルは打ち消してしまいますが、プロゲステロンは打ち消さないと解釈されています。
■静脈血栓塞栓症への影響
ホルモン補充療法の静脈血栓塞栓症リスクに関しては、下記が知られています。
- 経口ホルモン補充療法で上昇し、エストロゲンの高用量化と共に、更に上昇する。
- 経皮ホルモン補充療法では上昇せず、エストロゲンの用量に依存しない。なので、60過ぎてから、アンチエイジング目的で初めてホルモン補充療法を始める場合は、経皮クリームがお約束。
- 併用するプロゲステロンの種類によって、リスクは異なる。経口E2製剤を使用する場合でも、プロゲステロン若しくはジヒドロゲステロンを併用する分については、静脈血栓塞栓症リスクは増加しない。
関連ページ
関連するHISAKOの美容通信をピックアップしました。
来月号の予告
数々の老化関連疾患の基盤となる慢性炎症を、細胞老化や免疫老化、クローン性造血、百寿者等の多面的な方面から解説!
<炎症老化>