HISAKOの美容通信2022年1月号
過活動膀胱の治療薬|ベタニスとベオーバ
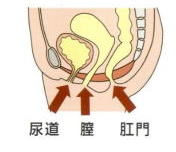
「トイレが近い」事を「年のせい」と諦めていませんか? でもそれは、過活動膀胱と言う病気の可能性があります。
過活動膀胱の治療には、行動療法と薬物療法があります。代表的な行動療法としては骨盤底筋訓練がありますが、薬と違って副作用の心配はないし、自分でするだけなので元手0円にも拘わらず、ちゃんと継続出来れば効果は絶大。でも、自分で骨盤底筋訓練が続けられる人は10%にも満たない=脱落しちゃうんですよ。膣用の炭酸ガスレーザーやYAGレーザー、ハイフ(HIFU)、高周波(RF)、超音波(US)等は、まな板の鯉で、寝ている間に器械が勝手に骨盤底筋訓練をしてくれるって代物。薬物療法は、最近は、抗コリン薬と同等の効果で、副作用が少ないので、患者さんが服用を続けやすいβ3受容体作動薬(ベタニスやベオーバ)が人気です。なかなか一筋縄ではいかない過活動膀胱の治療ですが、骨盤底筋訓練を他力本願でも続けるだけでも、お薬の飲む量を減らしたり、中止出来るかも知れません。

ライナーで好評連載中のアサクリ劇場「尿もれ」、もう読みましたか? 以前、閉経関連泌尿生殖器症候群(美容通信2021年7月号)でもちょっと触れましたが、HISAKOもそうですが、年を取ると、誰しも直面せざる得ないのが、おしもの悩み。今月号では、「過活動膀胱」に再度焦点を当ててみました。ある調査によれば、日本人の40歳以上の女性の凡そ10人に1人が過活動膀胱の症状を経験し、その半数が切迫性尿失禁を経験していたそうです。
今月号は、<過活動膀胱の治療薬|ベタニスとベオーバ>です。
ベタニス、若しくはベオーバの立ち位置、そしてハイフ等の理学療法の立ち位置
ベタニス(一般名:ミラベグロン)は、2011年に世界に先駆けて日本で発売され、現在まで国内外で数多くの臨床試験が実施されています。これまでになかった作用機序(β3受容体作動薬)と蓄積したエビデンスにより、2015年4月には、過活動膀胱診療ガイドラインに於いて、ベタニスは推奨グレードAとして位置付けられました。
しかし、実臨床に於いて、初期治療薬では効果不十分となる患者さんも少なからず存在します。MILAI study、MILAI Ⅱ studyと言う2つの製造販売後臨床試験によって、保険診療的には、抗コリン薬との併用の安全性と有効性が確認され、初期治療でベタニスが効果不十分の際は、抗コリン薬を上乗せすると言う治療フローが有用であるとされています。
因みに、ビベグロン(一般名:ベオーバ)は、ベタニスと同じβ3受容体作動薬ですが、2018年11月に薬価収載されたばかりの新しいお薬です。ベタニスの最大の欠点である生殖可能な年齢の患者さんへの投与制限がないので、今後、過活動膀胱の治療薬として、ベタニスの牙城を脅かす存在となると思われています。
 しかし、もし、膣用の炭酸ガスレーザーやYAGレーザー、ハイフ(HIFU)、高周波(RF)、超音波(US)等(美容通信2021年7月号)の様な保険外と言う選択肢を加える事が可能ならば、薬を減量したり、中止をしたりする事が可能になるかも知れません。薬は、あくまでも対症療法です。根本を治してくれるものではありません。嬉しくない副作用だって、あります。骨盤底筋訓練(骨盤底筋体操)は、過活動膀胱だけではなく、腹圧性尿失禁や子宮脱等の骨盤臓器脱等の治療には非常に有効です。様々な要因が重なっているので、これだけ1つを取って根治的な治療法とは言えませんが、大きな原因の一つの改善にはなります。しかしながら、なかなかコツが掴めず、間違ったトレーニング方法で結果が得られなかったり、途中で挫折してしまう人が続出してしまうのが、最大の欠点。これを、まな板の鯉状態で寝ているだけで、勝手に器械が骨盤底筋訓練をしてくれるって代物です。
しかし、もし、膣用の炭酸ガスレーザーやYAGレーザー、ハイフ(HIFU)、高周波(RF)、超音波(US)等(美容通信2021年7月号)の様な保険外と言う選択肢を加える事が可能ならば、薬を減量したり、中止をしたりする事が可能になるかも知れません。薬は、あくまでも対症療法です。根本を治してくれるものではありません。嬉しくない副作用だって、あります。骨盤底筋訓練(骨盤底筋体操)は、過活動膀胱だけではなく、腹圧性尿失禁や子宮脱等の骨盤臓器脱等の治療には非常に有効です。様々な要因が重なっているので、これだけ1つを取って根治的な治療法とは言えませんが、大きな原因の一つの改善にはなります。しかしながら、なかなかコツが掴めず、間違ったトレーニング方法で結果が得られなかったり、途中で挫折してしまう人が続出してしまうのが、最大の欠点。これを、まな板の鯉状態で寝ているだけで、勝手に器械が骨盤底筋訓練をしてくれるって代物です。
勿論、行動療法としては、併せて、生活指導(体重減少(美容通信2011年10月号)(美容通信2017年7月号)(美容通信2010年4月号)、運動療法(美容通信2012年7月号)、禁煙(美容通信2008年7月号)(美容通信2006年10月号)、食事(美容通信2020年5月号)、アルコール/飲水指導、便秘(美容通信2014年1月号)(美容通信2007年10月号)の治療や膀胱訓練(尿意の我慢)、骨盤底筋訓練等が推奨されています。薬だけ飲めば良いとか、ど~してもダメなら手術って最終手段があるわって考え方はNGなんです。
過活動膀胱の復習
最近良く耳にする過活動膀胱は、2002年に定義された尿意切迫感を必須症状とする症候群で、切迫性尿失禁はあってもなくても…まあ、どっちでも良いんです。通常は、頻尿と夜間頻尿を伴います。女子に多い尿漏れ(尿失禁)には、この切迫性尿失禁の他に、腹圧性尿失禁、溢流性尿失禁等の他、フレイル高齢者(美容通信2019年2月号)(美容通信2018年9月号)では機能的尿失禁が起こり易くなります。
 因みに、腹圧性尿失禁とは、尿道等を支えている骨盤底筋等の働きが弱くなる事で、尿道を上手く締められなくなり、尿漏れを起こす病気です。40歳以上の女性の8人に1人が腹圧性尿失禁の経験があり、特に出産を経験した女性に多く認められます。過活動膀胱と腹圧性尿失禁の両方の症状があるって人も、頻度的にはかなり多いとされています。症状としては、咳をしたり、くしゃみをする、笑う。走る、テニスやゴルフ等のスポーツをする。漬物石の様な重い物を持ち上げる。坂道や階段を上り下りする。…etc.の様な強い腹圧が掛かる様な動作をした時に、尿が漏れてしまいます。加齢や出産、女性ホルモンの低下(美容通信2010年8月号)(美容通信2015年7月号)(美容通信2015年11月号)が関係しています。
因みに、腹圧性尿失禁とは、尿道等を支えている骨盤底筋等の働きが弱くなる事で、尿道を上手く締められなくなり、尿漏れを起こす病気です。40歳以上の女性の8人に1人が腹圧性尿失禁の経験があり、特に出産を経験した女性に多く認められます。過活動膀胱と腹圧性尿失禁の両方の症状があるって人も、頻度的にはかなり多いとされています。症状としては、咳をしたり、くしゃみをする、笑う。走る、テニスやゴルフ等のスポーツをする。漬物石の様な重い物を持ち上げる。坂道や階段を上り下りする。…etc.の様な強い腹圧が掛かる様な動作をした時に、尿が漏れてしまいます。加齢や出産、女性ホルモンの低下(美容通信2010年8月号)(美容通信2015年7月号)(美容通信2015年11月号)が関係しています。
過活動膀胱の症状
- 尿意切迫感
尿意切迫感とは、それまで何でもなかったのに、突然トイレに行きたくなり、我慢する事が難しい症状です。過活動膀胱の患者さんでは、必ずみられる症状。
- 昼間頻尿
日中に8回以上トイレに行ってしまう。
- 夜間頻尿
夜中に1回以上おしっこに行く為に起きます。
- 切迫性尿失禁
切迫性尿失禁とは、突然の我慢出来ない尿意でトイレに向かうも…トイレまで間に合わずに、おしっこが漏れてしまう…。過活動膀胱では、必ずしも切迫性尿失禁を伴うとは限りません。
過活動膀胱の頻度
過活動膀胱は、性別では断然女子に多く、失禁を伴うものに至っては、殆ど女性専科。ある調査によれば、日本人の40歳以上の女性の凡そ10人に1人が過活動膀胱の症状を経験しているという事が分かりました。その半数が切迫性尿失禁を経験していました。
リスクファクターは、肥満、排尿症状の併存、鬱症状等です。年齢と共にその有症状率は上昇し、日本では80歳以上の高齢者の37%に達するとの報告があります。自然寛解もあり得ますが、過活動膀胱に起因した症状の有症状率は経過と共に増加し、尿失禁へと増悪する事が多いとされています。
過活動膀胱の原因
過活動膀胱は、膀胱が勝手に縮んだりと異常な動きを取る為に、おしっこが十分に溜まってないにも拘らず、急に我慢出来ない尿意が起こります。原因としては、明らかに神経疾患に起因する神経因性と、それ以外の非神経因性の2つに分けられますが、約80%が後者の非神経因性です。
■神経因性
脳出血や脳梗塞等の脳血管障害やパーキンソン病等により、脳みそと膀胱の筋肉を結ぶ神経回路に障害が起きた場合に起こります。比較的病因を特定し易い神経因性は、全体の20%に止まります。
■非神経因性
- 下部尿路閉塞
 昔は前立腺肥大によるものが下部尿路閉塞の殆どの原因を占めていて、男性専科と考えられていましたが、実は近年、大人女子にも急増中の原因です。勿論、女子なので前立腺による圧迫などではなくて、近頃急激に世の中に普及した腹圧性尿失禁に対する尿道スリング手術(TVT手術・TOT手術)の嬉しくない置き土産。確かに、咳やくしゃみをした等の腹圧が掛かった時におしっこが漏れてしまう腹圧性尿失禁は、尿失禁患者さんの50%、腹圧性と切迫性が組み合わさったタイプが36%を占めるって、尿失禁界の絶対的なドンにも拘らず、治療法が、骨盤底筋の訓練か、手術ぐらいしかない…。正確に言うと、薬物療法もあるけれど、飲み薬の立ち位置は、骨盤底筋訓練の補助的な役割でしかありません。骨盤底筋訓練は有効な方法ですが、唯、自分で骨盤底筋訓練が続けられる人は10%にも満たない=脱落するって現状を考えると、膣ハイフHIFU(美容通信2021年7月号)の様な他力本願の骨盤底筋訓練でもしない限り、手術って方法しか手がないのに、その手術の挙句が過活動膀胱かい?って笑えない落ちです。
昔は前立腺肥大によるものが下部尿路閉塞の殆どの原因を占めていて、男性専科と考えられていましたが、実は近年、大人女子にも急増中の原因です。勿論、女子なので前立腺による圧迫などではなくて、近頃急激に世の中に普及した腹圧性尿失禁に対する尿道スリング手術(TVT手術・TOT手術)の嬉しくない置き土産。確かに、咳やくしゃみをした等の腹圧が掛かった時におしっこが漏れてしまう腹圧性尿失禁は、尿失禁患者さんの50%、腹圧性と切迫性が組み合わさったタイプが36%を占めるって、尿失禁界の絶対的なドンにも拘らず、治療法が、骨盤底筋の訓練か、手術ぐらいしかない…。正確に言うと、薬物療法もあるけれど、飲み薬の立ち位置は、骨盤底筋訓練の補助的な役割でしかありません。骨盤底筋訓練は有効な方法ですが、唯、自分で骨盤底筋訓練が続けられる人は10%にも満たない=脱落するって現状を考えると、膣ハイフHIFU(美容通信2021年7月号)の様な他力本願の骨盤底筋訓練でもしない限り、手術って方法しか手がないのに、その手術の挙句が過活動膀胱かい?って笑えない落ちです。
折角なので、腹圧性尿失禁の原因について補足しておきます。腹圧性尿失禁の原因には、2つあります。①尿道可動型と、②内因性括約筋機能不全型です。①尿道可動型は、妊娠や経膣分娩が骨盤内支持組織及び神経の過伸展・損傷を招き、年齢を経て顕在化するもので、殆どの腹圧性尿失禁の原因と考えられていて、②の内因性括約筋機能不全型は、尿失禁手術後や放射線療法後といった特殊な例と分類されていました。しかし、最近では、多くの場合、①と②が併存していると考えられています。特に、閉経後の女子では低エストロゲン状態が続いた為に、尿道が菲薄化した事が原因と考えられています。ですから、ホルモン補充療法(美容通信2010年12月号)(美容通信2010年8月号)の併用は有用ですし、その効果を上げてくれる栄養療法(美容通信2015年11月号)も大切なんですね。
因みに、過活動膀胱の治療の際、にエストロゲンの補充療法/膣内投与を行ったりしますが、何故効果があるのか、つまり、尿路性器組織の萎縮改善(血流改善等を介する)による間接的な効果なのか、下部尿路への直接的な効果によるものなのか、未だ結論は出ていません。後者としましては、平滑筋直接弛緩作用(Rhoキナーゼ阻害等による)、求心路活動抑制(非伸展時及び伸展時の非神経性アセチルコリンの放出抑制、尿路上皮障害の防止、炎症細胞浸潤の抑制)が挙げられます。エストロゲンの作用としては、エストラジオールがエストロンの10倍、エストリオールの80倍ですが、HISAKOのクリニックには海外からの輸入の内服薬はありますが…、膣内投与で使えるのは今一つ効果が弱いエストリオール膣錠のみ。
- 加齢
高齢者では神経疾患や前立腺肥大が増加しますが、これを除外しても年齢と共に過活動膀胱の患者さんは増加します。脳内に於ける排泄反射を抑制する役割を持つドーパミン受容体の減少や、アセチルコリン受容体の機能低下等が考えられています。更には、膀胱平滑筋の変化や神経支配である骨盤神経からのATP放出量の増加も過活動膀胱の原因とされています。
- 骨盤底筋の脆弱化
前述の通り、骨盤底筋群の脆弱化に伴って、腹圧性尿失禁が生じます。大人女子の腹圧性尿失禁の患者さんの、約1/3に切迫性尿失禁の合併が認められています。ここで注目すべきは、この両者を合併した患者さん達の50~85%が、腹圧性尿失禁の手術をしただけで、切迫性尿失禁が消失してしまった事なんです。それだけでなく、骨盤臓器脱に対するTVM手術を行っても、術前に認められていた尿意切迫感や頻尿が改善してしまう事も、臨床現場では良く遭遇する事なんです。どうも、骨盤底筋の脆弱化は、過活動膀胱を引き起こすのは明らかなようです。
が、しかし、その機序は?と問われると…、色んな説がありますが、未だ解明されている訳ではありません。尿道の機能的不安定を生じて、尿道に流出した尿が排尿筋の収縮を促すって説があります。他にも、骨盤底筋の脆弱化により、膀胱底の伸展受容体が刺激を受けるって説もあります。まだまだ、今後の解明が待たれる状況なんです。
- 特発性
過活動膀胱の原因として最も多いのが、この特発性。幾つかの病因が複雑に絡み合って、過活動膀胱の発症に関与しているようです。
最近では、求心性神経伝達機構の解明により、尿路上皮より放出されたATP、NO、アセチルコリン、プロスタグランジン等のメディエーターが尿路上皮に存在する受容体へ作用(autocrine作用)すると共に、膀胱粘膜下C線維に作用する事で知覚神経を刺激する役割(paracrine作用)を持ち、これ等が特発性過活動膀胱の原因なのではないかと考えられています。
過活動膀胱の治療
■行動療法
- 生活指導
 水分摂取及びコーヒー・紅茶を主としたカフェイン摂取を制限して症状の軽減を図ったり、事前にトイレに行っておくことで、切迫性尿失禁を回避出来る事があります。唯、予防的に排尿する習慣を身に付ける事は、後述する膀胱訓練の妨げになり、却って頻尿を来たしてしまう結果にも。
水分摂取及びコーヒー・紅茶を主としたカフェイン摂取を制限して症状の軽減を図ったり、事前にトイレに行っておくことで、切迫性尿失禁を回避出来る事があります。唯、予防的に排尿する習慣を身に付ける事は、後述する膀胱訓練の妨げになり、却って頻尿を来たしてしまう結果にも。
- 膀胱訓練
排尿間隔を徐々に伸ばす事により膀胱容量を増加させる方法で、国際尿失禁会議では「成人に於いて尿失禁コントロールを目的とした学習及び行動療法的な訓練」と位置付けられ、治癒率12~90%、改善率75%と、その有用性が証明されています。しかし、膀胱訓練単独では難しく、薬物療法を併用しながら膀胱訓練!が一般的な保険治療のお約束になっています。但し、この訓練が適応となるのは、過活動膀胱による尿意切迫感や頻尿の場合です。感染症や前立腺肥大が頻尿の原因の場合、単に症状を悪化させるだけなので、ご注意下さいませ。
膀胱訓練とは、トイレに行きたくなっても、おしっこを我慢する訓練です。これにより、膀胱に溜める事の出来るおしっこの量を増やす事が出来ます。急には無理なので、最初は、1日1回から始めます。我慢する時間も、最初は5分位で十分。これを1週間ほど続けます。大丈夫になったら、10分、15分と時間を少しづつ延ばし、最終的に2~3時間我慢出来るようになれば、目標達成! 尿トラブルの頻度の高い時間帯に訓練の時間を合わせると、より効果的です。
- 骨盤底筋訓練
前述の通り、何で過活動膀胱に骨盤底筋訓練が効果的なのか、諸説はありますが、そのメカニズムはまだ解明されてはいません。しかし、女性尿失禁に対する短期成績は、約15%が治癒。50~75%で改善を認め、また長期成績では、膀胱訓練と骨盤底筋訓練を4年間継続した結果、70%が治癒したとの報告もあります。無作為比較試験に於いても、骨盤底筋の訓練の有用性は証明されています。何と言っても、合併症や副作用がないのが、この骨盤底筋訓練の最大の特徴で、非常に優れた治療方法なんです。それに、自分で出来れば無料!ですしね。
尿道を締める力を鍛える為の体操です。基本の方法を覚えて、生活の中で小まめに行っていきましょう♪ 下記に基本の方法を記載しておきますね。1回5分間程度から始めて、10~20分まで徐々に時間を増やしていきましょう。
|
|
しかしながら、この骨盤底筋訓練は、長期継続が難しく、また全ての患者さんが正しい骨盤底筋訓練が習得出来るとは限らない!のが最大の欠点。どの教科書を読んでも、「継続を強調する事によって、患者との信頼関係が揺らぐ可能性もある為、無理強いは禁物である」なんて、恐ろしい記載があるくらい(笑)。その為、若干の金額は掛かりますが、他力本願って方法を選択してもらうのもありかなと。つまり、患者さんにはまな板の鯉になってもらって、器械に訓練してもらいましょうって治療方法です。単体でもそれなり以上の効果がありますし、薬物療法と併用する事で、薬の量を減らす事だって可能になります。
(1)膣用の炭酸ガスレーザーやYAGレーザー、ハイフ(HIFU)、高周波(RF)、超音波(US)等

因みに、ハイフHIFUとは、高密度焦点式超音波治療法の略で、超音波を一点に集束させて組織に熱損傷を与える治療です。世の中的にはハイフと言えば、美容皮膚科領域のたるみ治療とか痩身のイメージが強いですが、泌尿器科領域では、前立腺がん治療にも用いられています。最近は、膣・尿失禁・骨盤臓器脱治療として人気上昇中。ハイフの治療原理は、レーザーよりも更に深い層、筋層までアプローチが可能で、照射深度の異なるカートリッジを複数併用する事で、ほぼ膣全層を網羅出来ます。施術範囲は膣の最深部から膣開口部まで尿道周囲も含めた360℃全周。ですから、各層が点状に加熱される事でコラーゲンが縮み、膣全体の収縮が照射直後から起こります。その後、約2~6ヶ月に渡る創傷治癒過程=熱で縮んだコラーゲンを治そうとする働きが起こり、新しいコラーゲンの生成に拍車が掛かり、膣の弾力が増すのと同時に、膣壁自体が肥厚するので、膣の弛みが改善します。その結果、子宮や膀胱等の骨盤内臓器の下降(骨盤臓器脱)が抑制されるだけでなく、尿道の可動性も改善し、尿失禁が軽快するって仕組みです。ですから、手術しか選択枝のなかった重症の骨盤臓器脱や尿失禁の方にとって、新たな治療の選択肢として人気急上昇なんですね。
同様の効果が期待出来るものとしては、炭酸ガスレーザーやYAGレーザー、高周波(RF)、超音波(US)等があります。
(2)エムセラ(高密度焦点式電磁(ハイフェム))
筋トレ界の王者・エムスカルプトの、骨盤底筋群の強化バージョン。ですから、適応は尿失禁治療(腹圧性・切迫性・混合性)と性機能障害の改善で、骨盤臓器脱の治療には使えません。しかし、ハイフが膣の中にカートリッジを挿入して照射をするのに対し、まあ、洋服を着たまま椅子に30分くらい座ってるだけなので、楽っちゃ楽です。炭酸ガスレーザーやYAGレーザー、ハイフ(HIFU)、高周波(RF)、超音波(US)等の、(手術程ではないにしろ)ちょっとだけ侵襲的な治療の前座(非侵襲的)的な立ち位置です。
■薬物療法
詳しく後述しますが、大きく分けると、抗コリン薬、β3受容体作動薬(ミラベグロン(ベタニス)、ビベグロン(ベオーバ)、フラボキサート、三環系抗鬱薬等が使用されます。
■膀胱内注入法
- レジニフェラトキシン膀胱内注入療法
レジニフェラトキシンを膀胱内に投与する事で、温痛覚を伝達する無髄知覚神経(C線維)を選択的に刺激し、脱感作させる事で排尿反射を抑制します。未だ、治療効果や安全性、投与方法が確立されていません。
- ボツリヌストキシン膀胱壁注入療法
ボツリヌストキシン(美容通信2003年10月号)(美容通信2012年12月号)を膀胱壁内に投与して、化学的脱感作を起こし、アセチルコリンの放出を抑制します。未だ、使用単位数とか投与部位についての明確な基準は報告されていません。
過活動膀胱の代表的な薬物療法について
抗コリン薬[推奨グレードA]
 抗コリン薬は、膀胱のムスカリン受容体に於けるアセチルコリンの働きを阻害する作用(抗コリン作用)により、膀胱の過剰な収縮を抑え、過活動膀胱等による尿意切迫感や頻尿等を改善するお薬です。膀胱の異常な収縮が抑えられるので、結果的に膀胱容量がUPして、しっかりおしっこが溜められるようになります。
抗コリン薬は、膀胱のムスカリン受容体に於けるアセチルコリンの働きを阻害する作用(抗コリン作用)により、膀胱の過剰な収縮を抑え、過活動膀胱等による尿意切迫感や頻尿等を改善するお薬です。膀胱の異常な収縮が抑えられるので、結果的に膀胱容量がUPして、しっかりおしっこが溜められるようになります。
前立腺を有する男子の過活動膀胱に対する第一選択薬は、αアドレナリン受容体遮断薬です。その上で、必要に応じて抗コリン薬を併用するのがお約束。ですが、女子には前立腺がないので、推奨グレードAとされる、この抗コリン薬から始めるか、これまた、推奨グレードAである今月号のテーマであるベタニス(ミラベグロン:β3受容体作動薬)から始めるか? 併用するか? 薬物療法としては、抗コリン薬と有効性がほぼ同等にも拘らず、副作用が軽微なベタニス(ミラベグロン:β3受容体作動薬)を第一選択薬とするのが最近の潮流です。
唯、抗コリン薬の欠点は、膀胱だけでなく、全身のムスカリン受容体を遮断してしまう事。最も多い副作用は、口内乾燥。他に便秘、霧視、排尿困難、残尿量の増加等があります。そして近年特に注意喚起をされているのが、認知機能障害です。中枢神経系に分布するムスカリン受容体は、記憶や覚醒、注意力等を制御しているので、抗コリン薬で中枢神経系のムスカリン受容体が遮断されると、せん妄や認知機能障害が生じる可能性があります。抗コリン薬使用と認知症のリスク増加や脳の萎縮との関連を示唆する報告が、相次いでされています。唯、我が国のガイドラインでは、軽度認知症なら大丈夫との記載がありますが、あくまでも12週間程度の比較的短期間のお話。長期に亘っては、知らない! 高齢者、特に日常生活に於いて身体機能や認知機能が衰えている健康状態が脆弱な(フレイル)高齢者では、抗コリン薬の副作用が出やすく、又、重篤になる頻度が高いので、要注意です。
後述のベタニス(ミラベグロン:β3受容体作動薬)との併用による副作用は、抗コリン薬単独によるものと同等ですが、高齢者ではその発生頻度が高くなる可能性があります。
β3受容体作動薬
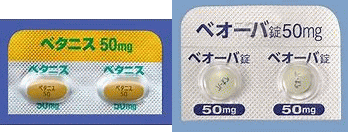 繰り返しになりますが、過活動膀胱の治療薬としては、長らく抗コリン薬が使用されて来ました。しかし、抗コリン薬は、口内乾燥や便秘と言った副作用が多く、患者満足度が低い為、患者さんが飲むのを止めてしまう事が多い…所謂、使えないお薬でした。そんな時に、黄金の島ジパング発の新治療薬として登場したのが、β3受容体作動薬です。過活動膀胱に対する効果は多くの抗コリン薬とほぼ同等ですが、副作用が軽微な事から、過活動膀胱の第一選択薬として位置付けられるまでに至りました。我が国では、ベタニス(ミラベグロン)とベオーバ(ビベグロン)の2剤が承認されています。
繰り返しになりますが、過活動膀胱の治療薬としては、長らく抗コリン薬が使用されて来ました。しかし、抗コリン薬は、口内乾燥や便秘と言った副作用が多く、患者満足度が低い為、患者さんが飲むのを止めてしまう事が多い…所謂、使えないお薬でした。そんな時に、黄金の島ジパング発の新治療薬として登場したのが、β3受容体作動薬です。過活動膀胱に対する効果は多くの抗コリン薬とほぼ同等ですが、副作用が軽微な事から、過活動膀胱の第一選択薬として位置付けられるまでに至りました。我が国では、ベタニス(ミラベグロン)とベオーバ(ビベグロン)の2剤が承認されています。
■ベタニス(ミラベグロン)【推奨グレードA】
β3作動薬の先駆けであるミラベグロンは、日本で創製・開発された過活動膀胱の新しいお薬です。排尿筋には「アドレナリンβ3受容体」が存在しており、排尿筋の収縮・弛緩に関与しています。ベタニスは、アドレナリンβ3受容体を特異的に刺激(作用)して、排尿筋を弛緩させる≒膀胱容量が大きくなるので、膀胱にしっかりおしっこを溜める事が出来るようになります。前述の通り、女子の過活膀胱動患者さんの薬物療法としては、ファーストラインで使用される事が多い薬剤です。男子の過活動膀胱の患者さんに対するベタニスの単独療法の安全性は確認されておらず、α遮断薬等と併用して用いられる事が多いお薬です。
ミラベグロンは、抗コリン薬よりも高齢者に多い口腔乾燥や便秘等の副作用も軽微で、副作用の面から抗コリン薬の継続が難しかった症例にも使える!のが最大の特徴です。効果ですか? 抗コリン薬とほぼ同等とされています。それ故に、現在では第一選択薬と考えられています。
重症の過活動膀胱の患者さんでは、抗コリン薬の併用療法が推奨[推奨グレードB]されています。代表的な併用療法は、ベタニス50mg1日1回に、以下のどれかを組み合わせます。ソリフェナシン5mg1日1回又は、イミダフェナシン0.1mg1日2回、フェソテロジン4mg1日1回、プロピベリン20mg1日1回。
β3作動薬では循環器系の副作用が危惧されますが、実際的には脈拍・血圧・心電図変化等は認められていません。しかし、心血管障害を有する患者さんに対しては、循環器系の副作用に注意が必要とされています。また、動物実験(ラット)で生殖器系への影響が認められた為、生殖可能な年齢層への投与は出来る限り避けるようにとの注意喚起がなされています。
- 作用機序
排尿筋には「アドレナリンβ3受容体」が存在しており、排尿筋の収縮・弛緩に関与しています。ベタニスは、アドレナリンβ3受容体を特異的に作用して、排尿筋を弛緩させる≒膀胱容量が大きくなるので、膀胱にしっかりおしっこを溜められるようになる。…と、言うのが開発当初から想定されていた過活動膀胱に対する機序。しかし、ベタニスの標準投与量から想定される血中濃度では、どう逆立ちしたところで、私達の膀胱排尿筋を十分に弛緩させるに足る膀胱組織内濃度は得られません。きっと、より複雑な作用機序があるんではないかと最近では考えられています。
過活動膀胱の主症状である尿意切迫感が、何故起こるのか? これについては諸説ありますが、有力な仮説として、microcontraction説があります。膀胱壁の一部にmicrocontraction(微小収縮)が起こると、それが引き金となって、病的な尿意である尿意切迫感が生じるって説です。
β3受容体作動薬であるベタニスは、このmicrocontractionを抑制し、且つ、この効果は私達ヒト膀胱排尿筋を弛緩させる濃度よりも低濃度で発現する事から、microcontractionの抑制を介したAσ線維の神経活動の抑制が、その作用機序として注目されています。更に、尿路上皮からの一酸化窒素(NO)を放出して、C線維の神経活動を抑制する作用もあります。それらの作用により、尿意切迫感が改善されるのではないかと考えられています。
唯、ベタニスと同じβ3受容体作動薬ではありますが、後発組のベオーバ(ビベグロン)に於いても同様の作用機序が働いているかどうかは…、未だ、分かんないんですけど、ね。
- 期待される効果
①α遮断薬や5α還元阻害薬による治療が既に行われている過活動膀胱男子では、ベタニスの追加投与で、OABSS(過活動膀胱症状質問票)は平均1.8~3.8改善するそうです。
②女子の過活動膀胱の患者さんでは、なんと、OABSS(過活動膀胱症状質問票)が平均4.1改善します。
③大規模臨床試験の結果から、1日の排尿回数は平均1.7回減少し、切迫性尿失禁回数は平均1.0回減少したそうです。
- 用法・用量
通常は、ベタニス50mgを、1日1回食後に飲みます。肝臓や腎層の悪い人は、半量の25mgからスタート。
ベタニスは食事の影響を受けやすいのが特徴で、空腹時に服用してしまうと、最高血中濃度は空腹時が食後の2倍と、効き過ぎてしまう(笑)ので要注意!(←誰ですか? 「半量の25mgを空腹時に飲めば、食後に50mg飲むのと一緒だ」なんてアホな事をいうのは?) まあ、飲み忘れたら、思い出したら飲むではなくて、飲み忘れた事を忘れて、明日からちゃんと飲もうです。
- 投与禁忌及び併用禁忌
①本剤に過敏症のある患者さん
②重篤な心疾患を有する患者さん
③妊婦及び妊娠している可能性のある女子
④授乳中
⑤重度の肝機能障害
⑥フレカイニド酢酸塩(タンボコール)或いはプロパフェノン塩酸(プロノン)投与中の患者さん
- 併用注意薬
①カテコールアミン;アドレナリン・イソプレナリン等
②イトラコナゾール・リトナビル・アタザナビル・インジナビル・ネルフィナビル・サキナビル・クラリスロマイシン
③リファンピシン、フェニトイン、カルバマゼピン
④CYP2D6の基質;デキストロメトルファン、フェノチアジン系抗精神病剤、ドネペジル等
⑤三環系抗鬱薬;アミトリプチリン塩酸塩、ノルトリプチリン塩酸塩、イミプラミン塩酸塩等
⑥メトプロロール
⑦ピモジド
⑧ジゴキシン
- 重大な副作用
ベタニス、ベオーバ共に、重大な副作用として尿閉(頻度不明)があります。特に、高齢者に多い副作用です。
加えて、ベタニスには、重大な副作用として高血圧(頻度不明)があります。収縮期血圧180mmHg以上、又は拡張期血圧110mg以上に至った症例も報告されています。
■ベオーバ(ビベグロン)
ベオーバは、ベタニスの後を追って2018年に発売されたβ3受容体作動薬ですが、ベタニスと違って、生殖可能な年齢の患者さんに投与が可能。更には、ベタニスと違って禁忌項目が少ないのが特徴です。投与禁忌は、本剤成分に対して過敏症の既往歴のある患者さんのみ。重度の心疾患、肝機能障害のある患者さんにも処方出来るし、フレカイニド酢酸塩(タンボコール)或いはプロパフェノン塩酸(プロノン)投与中の患者さんにも、ベタニスと違い、投与禁忌はないんです。併用注意薬も、アゾール系抗真菌剤とHIVプロテアーゼ阻害剤くらい。全般的にベオーバの方が、安全且つ投与出来る患者さんの幅が広い印象なんですね♪
長期の使用経験や安全性はベタニスの方が蓄積されているのは事実ではありますが、治療効果は同じくらいと思われますし、これから、破竹の勢いでベタニスの牙城を切り崩してしまうのではないかと、HISAKOは勝手に推測しております。
- 期待される効果
①大規模臨床試験の結果から、1日の排尿回数は平均で2.1回減少し、切迫性尿失禁回数は平均1.4回減少したそうです。
②長期投与試験の結果から、52週間投与によって、1日の排尿回数は平均2.7回減少し、切迫性尿失禁回数は平均1.6回減少したそうです。
③夜間頻尿は、平均0.7回減少したそうです。
*註:HISAKOの美容通信に記載されている料金(消費税率等を含む)・施術内容等は、あくまでも発行日時点のものです。従って、諸事情により、料金(消費税率等を含む)・施術内容等が変更になっている場合があります。予め、御確認下さい。
※治療の内容によっては、国内未承認医薬品または医療機器を用いて施術を行います。治療に用いる医薬品および機器は当院医師の判断の元、個人輸入手続きを行ったものです。
関連ページ
関連するHISAKOの美容通信をピックアップしました。
- 女性泌尿器科
- v Sculpt PRO
- プラセンタ療法
- 天然ホルモン療法
- ホルモン療法で代謝を改善
- 前編・肥満を科学する
- 後編・肥満を科学する
- NAD+ブースター
- フレイル・サルコペニアと漢方薬
- 膣内フローラ
来月号の予告
第三の紫外線と称される”ブルーライト”による肌へのダメージを回避する化粧品
<BNLSエンビオスクリーム>