HISAKOの美容通信2020年3月号
続・不眠症(の原因と治療)
現代人の5人に1人が、睡眠に関する悩みを抱えています。睡眠は脳機能の回復に極めて重要な役割を担っているにも関わらず、現代社会は、働き方改革にも拘らず長時間労働や交代制勤務が常態化し、更にはスマホ(スマートフォン)の普及と共に広まったFacebookやTwitter、Instagram、LINE、WeChat等のSNSは、You Tube等の動画共有サービスと連携し、個人でも24時間世界に情報発信が出来るようなり、それだけでなく、HISAKOもそうですが、昼間お店で買い物をする事は殆ど皆無で、AmazonのようなEコマースでポチり、情報媒体もTVを点けることも新聞を読む事もなく、真っすぐGoogleだし、思い立ってメモるのも写真を撮るのもスマホやタブレットだし、映画館はたまに大迫力を求めて行くけど、日々はAmazon Prime。読書は、Kindle。銀行もネットバンク。24時間、何時でも何処でもで、電気やガスは勿論、ランプも未だなかった江戸時代、日が沈むと辺りは闇に包まれ、寝るしかする事がなかった≒昼間の時間に濃縮ではないですが、ぎゅっと詰め込んでいたスケジュールを24時間で緩く熟すって感じに変位をした?(笑)。
今回は、2ヶ月連続で、睡眠に関する素朴な疑問を特集しました。今月は、特にお悩みが多いとされ、皮膚科分野にも凄~く関係する不眠症のお話です。
不眠症と寝不足(睡眠不足)って何が違う?
 寝不足(睡眠不足)は、その人にとって必要な睡眠が確保されていない状態。多くの不眠患者さんは、寝不足感や熟睡出来てない!と訴えるので、不眠による寝不足?と惑わされてしまう事もありますが、判定は簡単で、予定のない休日に、普段の日よりも多く眠れれば、寝不足(睡眠不足)です。
寝不足(睡眠不足)は、その人にとって必要な睡眠が確保されていない状態。多くの不眠患者さんは、寝不足感や熟睡出来てない!と訴えるので、不眠による寝不足?と惑わされてしまう事もありますが、判定は簡単で、予定のない休日に、普段の日よりも多く眠れれば、寝不足(睡眠不足)です。
つまり、不眠症(美容通信2015年8月号)では、睡眠が減少しているとは限らないんです。不眠症の定義は、睡眠を取る為に適切な環境で眠ろうとしているのに、眠れない。不眠が原因で様々な機能障害、例えば、疲労や倦怠感、集中力や注意・記憶の障害、昼間の眠気、意欲・活力・決断力の低下、睡眠不足に伴う緊張や頭痛や消化器症状、ミスの増加等々が起こります。不眠が慢性化すると、少しでも寝たい!という欲求から、生理的な睡眠時間以上に長い時間をベッドの中で無為に過ごすようになり…、睡眠の総量は決して不足している訳ではないのに、不眠感たっぷりに陥ってしまう人も多い…。
|
●寝不足が脳に与える影響は深刻 [2019年11月26日/HealthDayNewsからの引用抜粋] 寝不足で頭が働かないと感じるのは、気のせいではないようだ。睡眠不足がもたらす脳への影響は、これまで考えられていたよりもはるかに深刻であることが、米ミシガン州立大学の睡眠・学習ラボ(Sleep and Learning Lab)代表を務めるKimberly Fenn氏らの研究で示された。睡眠不足が認知機能に与える影響は注意力だけにとどまらず、予想以上に大きな危険を伴うことが分かったという。研究の詳細は「Experimental Psychology: General」11月21日オンライン版に掲載された。 |
睡眠の質を考える。
眠りが浅い?
治療が必要な原因(疾患)が、色々あるぞ!
- 閉塞型睡眠時無呼吸症候群(OSAS) :上気道の閉塞によって起こる、睡眠時の無呼吸・低呼吸状態。睡眠時無呼吸症候群の原因の95%を占ています。放置すると、生活習慣病を誘発・増悪させ、死亡率の高い病気です。しかし、本人は自分の呼吸が夜中に止まってるなんて露知らず、安易に睡眠薬に手を出す輩も多いと聞きますが、実は、睡眠薬は無呼吸を悪化させるだけなので要注意!
- 中等度以上のむずむず脚症候群(美容通信2010年5月号)が原因なら、睡眠薬飲んでも、当たり前ですが、効きません。
- 痛み、痒み、呼吸困難、頻尿等を引き起こす基礎疾患があるとか…、そんな副作用を伴うお薬を飲んでいるとか…も、ある。お薬については主治医と相談しながら、減薬・置換って対応になるかな。
- 既に、睡眠薬や眠気を誘発するお薬を飲んでる事もある。これも、主治医と相談しながら、減薬・置換って対応になるかな。
- 嗜好品、特に酒とカフェインの摂り過ぎは良くない。睡眠補助として、寝酒なんて最悪の選択!
- 寝室環境(騒音、室温、湿度、照明等)に問題ありなんて事も、多々あります。睡眠に適した環境は、ある意味、人夫々。マスコミの情報に惑わされず、自分が快適って感じる環境がベストな睡眠環境です。
- 睡眠時間が短過ぎる、謂わば、単純に睡眠不足(寝不足)。日本人成人では、睡眠時間が6時間を切ると、半数に居眠りが出現するんだとか。予定がない休日では、幾らでも寝られちゃう。お布団が恋人(⋈◍>◡<◍)。✧♡なら、慢性の寝不足!と、即、認定されます。
- 寝よう!寝よう!寝よう!と強過ぎる意思でお布団の中で待機していても、それが生理的な睡眠時間を超えていれば、人間、眠れるものではありません。7.5時間以上寝床人は、却って良くないんだぞ!
- 上記の様な問題もなく、日常の生活に何の影響もないなら、それは、何ら心配する必要なし。例えば、夢を良く見るのを、悪い事の前兆の様に心配する人がいますが、夢なんてものは夜中に何度も見ているものなんですが、夢を見ている時にたまたま目が醒めたんで、その内容を覚えていただけの話。まあ、よっぽど印象的な夢でもない限り、フツーは殆ど忘れちゃいます(笑)。頻繁な中途覚醒でもない限り、睡眠の質に及ぼす影響はありません。
何度も夜中に目が醒める
- 閉塞型睡眠時無呼吸症候群(OSAS)、中等度以上のむずむず脚症候群、痛み、痒み、呼吸困難、頻尿等を引き起こす基礎疾患や処方薬がある、寝室環境(騒音、室温、湿度、照明等)に問題がある等々、正に、前述の眠りが浅いのと同じ原因。
- 入眠障害がある訳でもないのに、寝て2~4時間後には、もう目が醒めちゃう…。酒やカフェインの類は、利尿作用もあるし、実は悪い。
- 寝よう!寝よう!寝よう!と強過ぎる意思でお布団の中で待機していても、それが生理的な睡眠時間を超えていると、やっぱり眠りの途中で目が醒める。
- 上記の様な問題もなく、日常の生活に何の影響もないなら、単に気にし過ぎ。
朝早く目が醒めてしまって、その後は寝ようとしても寝られない!
寝つきが悪いとか、夜中途中で目を覚ますとかもなく、単に、朝早く目が醒めるだけでは、「それが何か?」の一言で終了。実は、本人がそう思っているだけで(←周りの家族は、その後も断続的に眠っているのを知っている!)、中途覚醒だったなんて事も無きにしも非ず。
- 爺婆になると、本来生理的に眠れる時間よりも長い時間、ベッドの上で過ごす事が多いんです。そりゃあ、眠れなくて当たり前なんですが、爺婆にもそれなりの言い分があって、子供や孫に疎ましがられるとか、収容施設の迷惑になるからとか、そもそも起きていてもする事がない等々で、夜の早過ぎる時間から布団の中に退散してしまいます。ですから、治療は、睡眠以外の時間潰しを見付ける!しかありません。半減期の長い長時間型の睡眠薬を飲んだところで、生理的な睡眠以上に眠らせるなんて芸当は出来ませんし、それどころか、昼間に薬の影響が抜けずに、ぼ~っとしたり、転んだり等々と、ロクな事が起きません。
- 年を取ると、朝型になるもんだ(←生理的変化)。不惑も半ばを過ぎれば、必要な睡眠時間も徐々に目減りするし、概日リズム位相(美容通信2019年10月号)(美容通信2017年1月号)が前進し易くなり、朝型の生活パターンに変移して当たり前。年相応の睡眠時間が確保出来て、日中に居眠り等の悪影響がなければ、つべこべ文句言うな!のレベルです。
- 朝早くから騒音が!とか、空調のタイマーが夜中に切れて、寝苦しさのあまり目が醒めてしまうとか、日の出と共に、朝陽がさんさんと降り注ぐ東向きや南向きの部屋の住人だとかの環境要因が原因なら、環境を改善すれば良いだけの話。
- 概日リズム睡眠障害、睡眠相前進型は、体内時計を遅らせる機能の障害で、睡眠相が前進したまんまなので、夕方には早々と寝落ちした分、夜半過ぎには早々と目が醒めてしまう…。後は、鬱病かな。でも、鬱病で最も多い不眠系の訴えは、入眠困難なんですけどね。
薬etc.と睡眠

病院で処方されたお薬、マツキヨなんかのドラッグストアーで買った売薬、サプリメント、嗜好品等々と、世の中には色んな落とし穴があり、良かれと思った事が仇になる(笑)。
睡眠障害を来たす嗜好品、大衆薬、サプリメント
主だったものは、下記の通り。
■嗜好品
- アルコール[エタノール]
- 紙巻きたばこ/葉巻/刻み煙草etc.[ニコチン]
- コーヒー/紅茶/緑茶/中国茶/ココア/チョコレートetc.[カフェイン]
最たる悪者は、寝酒! 確かに、寝酒ってもんは眠気を誘いはしますが、その時間は短く、精々2~4時間。アルコールはその後に引き続き起こる離脱作用により、中途覚醒や早朝覚醒となる為、「一晩で」ってトータルに考えると、寧ろ睡眠を阻害してるんです。にも拘らず、寝酒を習慣化しちゃうと、あっという間に慣れ(耐性)が生じるので、どんどん酒量が増える。しかし、本当に始末に悪いのは、耐性が出来てから寝酒を止めると、激しい離脱作用を生じるので、寝酒を始めた頃よりも遥かに酷い不眠に陥る…。正に、悪循環の極み。恐ろしい…。
■大衆薬
- 眠気・倦怠感除去薬[カフェイン]
- 鎮咳薬[エフェドリン誘導体/キサンチン類]
- 総合感冒薬/鼻炎薬/解熱鎮痛剤[カフェイン・抗ヒスタミン薬etc.]
- 乗り物酔い薬/痒み止め[抗ヒスタミン薬etc.]
- 睡眠改善薬[ジフェンヒドラミン/ブロムワレリル尿素etc.]
ドリエルの様な、睡眠改善薬として薬局で売られている所謂”売薬”も、危険。主成分であるジフェンヒドラミンは、H1受容体拮抗薬のうち、古い第一世代抗ヒスタミン薬に属する化合物のひとつで、風邪薬や鼻炎薬等の抗ヒスタミン薬として用いられますが、副作用に強烈な眠気(催眠作用)があり、これが第二世代の抗ヒスタミン薬の開発に繋がりました。しかし、捨てる神あれば拾う神あり。副作用こそ金の生る木!的発想の転換で、副作用を前面に押し出して大ヒットした製品がドリエルの様な睡眠改善薬です。唯、注意しなければいけないのは、添付文章にあるように、「一時的な不眠にのみ使用し、不眠症患者は使用しない事」。容易に耐性が生じてしまう為、却って不眠を酷くしてしまいます。精々、数日程度の一次的な不眠に対してのみの適応と考えて下さい。
詳しく言いますと、クリニックで処方される所謂健康保険のお薬で、抗ヒスタミン剤を睡眠薬で使用する事はあり得ません。抗ヒスタミン剤は、抗アレルギー・抗炎症作用で、蕁麻疹やアトピー性皮膚炎、アレルギー性鼻炎等々の治療に使うお薬だからです。元々の用途が、そもそも違うんです。
1)催眠作用は、数日で耐性が生じ、薬物の効果と血中濃度との間に一定の相関が認められず、安定した効果が得られません。
2)ヒスタミン(H1)受容体遮断作用として、日中の眠気、倦怠感、ふらつき、食欲増加等の副作用が認められます。PETを用いた研究によれば、脳内H1受容体の占有率は、ジフェンヒドラミン服用12時間後でも、45%と高いレベルを維持しているそうで、眠気の自覚がなくても、注意障害や記憶障害等の認知機能の低下が生じやすいんです。
3)H1受容体遮断作用だけでなく、ムスカリン性アセチルコリン(mACh)受容体、αアドレナリン受容体、セロトニン(5-HT)受容体の遮断作用による様々な副作用ってオマケが付いてます。mACh受容体の遮断により、口渇、排尿困難/尿閉、便秘、洞性頻脈、記憶障害。αアドレナリン受容体の遮断により、起立性低血圧、眩暈、反射性頻脈。5-HT受容体の遮断により、食欲増加。
4)治療域と中毒域が近く、安全域が狭い為、過量服用では、せん妄や痙攣、昏睡等の重篤な問題が起こる場合があります。
■サプリメント
- 記憶力増強[ホスファチジルセリン]
- 中性脂肪・コレステロール・血糖値の正常化[クロム]
- 健康維持[ビタミンC]
- ストレス緩和/不眠の改善[セイヨウカノコソウ(バレリアン)]
- 鬱状態の改善[セイヨウオトギリソウ(セントジョーンズワート)]
 疲労回復/強心作用[朝鮮人参(高麗人参)]:因みに、右図の由志園は、島根県松江市の大根島にある日本庭園。牡丹の栽培が盛んである他、高麗人参の生産地としても有名で、雲州人参ミュージアムを併設しているんだそうです。HISAKOは行った事がありませんが。
疲労回復/強心作用[朝鮮人参(高麗人参)]:因みに、右図の由志園は、島根県松江市の大根島にある日本庭園。牡丹の栽培が盛んである他、高麗人参の生産地としても有名で、雲州人参ミュージアムを併設しているんだそうです。HISAKOは行った事がありませんが。- 心臓病[サンシチニンジン(三七人参)]
- 疲労回復/滋養強壮[健康ドリンク(カフェイン含有)/薬用酒(高濃度エタノール含有)]
■睡眠障害を来たす薬剤
主だったものは、下記の通り。
- 抗パーキンソン病薬:①ドパミン製剤、②モノアミン酸化酵素阻害剤/ドパミン放出促進薬、③ドパミンアゴニスト、④抗コリン薬
- 偏頭痛治療薬:キサンチン誘導体/エルゴタミン製剤
- 抗てんかん薬:①バルビツール酸、②バルプロ酸/カルバマゼピンetc.
- 抗認知症薬・脳代謝改善薬
- 抗鬱薬:①三環系抗鬱薬/四環系抗鬱薬/単環系抗鬱薬、ノルアドレナリン作動性特異的セロトニン作動性抗鬱薬、②MAO-B阻害薬、③選択的セロトニン・ノルアドレナリン再取り込み阻害薬
- 向精神薬:定型抗精神病薬
- 抗不安薬・抗てんかん薬・睡眠薬:ベンゾジアゼピン系薬剤、非ベンゾジアゼピン系薬剤
- 精神刺激薬:メチルフェニデート/ぺモリン
- 抗菌薬:ニューキノロン系抗菌薬
- 抗ウィルス薬
- 抗腫瘍薬
- ステロイド:プレドニゾロンetc.
- 抗アレルギー薬:①第一世代H1遮断薬、②第二世代H1遮断薬、③その他の抗アレルギー薬
- 降圧薬:①β遮断薬、②α2刺激薬、③カルシウム拮抗薬、④アンジオテンシンⅡ受容体拮抗薬、⑤レセルピン
- 利尿薬
- 脂質異常症治療薬:①アトルバスタチン/コレスチラミン、②クロフィブラートetc.
- 強心配糖体:ジギタリス/ジゴキシン
- 気管支拡張薬:β刺激薬/キサンチン誘導体
- 鎮咳薬:麻薬性鎮咳薬/コデイン類
- 制吐薬:ドパミン拮抗薬/オピアト作動薬
- 腸運動抑制薬
- 下剤
- 消化性潰瘍治療薬:①H2遮断薬(特にシメチジン)、②プロトンポンプ阻害剤/抗コリン薬
- インターフェロン製剤
- 中枢性筋弛緩薬
- 鎮痛剤:麻薬性鎮痛薬/非麻薬性鎮痛薬
- 消炎鎮痛薬:非ステロイド性抗炎症薬
- 禁煙補助薬:ニコチンパッチ(美容通信2006年10月号)
病院で良く処方される(非)ベンゾジアゼピン系睡眠薬は、上記に比べると慣れ(耐性)は生じ難いので安全性は高いですが、催眠作用は弱いので十分な結果が得られない症例もあります。
催眠作用が長時間持続する睡眠薬、向精神薬は、催眠作用が長いだけに、朝になっても起きれないとか、昼間も眠い。怠い。なんて事もあります。ところが、これを”不眠の為!”と誤解しちゃっている場合もあるので、要注意! また、学校や仕事でタイムスケジュールにキッチリ管理されていない自由裁量人や爺婆は、朝遅くまで眠れちゃう環境が環境だけに、体内時計に遅れが生じ、日中の居眠りや低活動になる。これがまた、夜間の睡眠の必要性を低下させて、どんどん夜間不眠が酷くなる…。
女の子だけのお話ですが…
生理の周期・妊娠・出産に関連する睡眠障害
■女性ホルモンと睡眠の関係
性ホルモンであるエストロゲン(卵胞ホルモン)はレム睡眠を減少させ、プロゲステロン(黄体ホルモン)は催眠作用があるとされています。性ホルモンの動態は、当然、睡眠にも影響を及ぼします。
■生理周期との関係
上図は、yomiDr.+(ことば辞典「月経のしくみと女性ホルモン」)から引用抜粋したものですが、図の様に、女性の月経周期に於いて、月経前後で急激な性ホルモンの変動を伴います。黄体期には、プロゲステロンそのものの催眠作用と、体温上昇作用による基礎体温の上昇作用で、体温リズムの振幅の低下が起こり、昼夜の睡眠覚醒のメリハリが消失して、夜のは睡眠は浅く、昼は睡魔に悩まされるようになります。
根本的な打開策はなく、せめて、体温リズムの振幅の低下を最小限に止めるべく、月経前後の魔の期間は、朝起きたら早めに光を浴び、適度な運動に励む。
■妊娠と出産
妊娠初期は、プロゲステロンの分泌が盛んになるので、プロゲステロンの催眠作用や体温上昇作用により、眠気と倦怠感に支配され、睡眠時間が長くなります。妊娠中期になると睡眠は比較的安定しますが、後期になると頻尿や寝返り困難、胎動、腰痛、関節痛等の症状でおちおち眠ってもおれず…更には、体重増加で睡眠時無呼吸が発症したり、鉄欠乏や女性ホルモンの影響でむずむず脚症候群も発症したりと、ロクでもないオマケで、その傾向に拍車が掛かる事もあります。
出産後の産褥期は、妊娠中増加していた女性ホルモンの分泌が一気に激減し、一時的に更年期障害に似た状態に陥ることも。赤ん坊の夜泣きや授乳が重なると、睡眠時間の不足や睡眠の質は、もう、下がるしかありません。短時間でも良いから、昼寝の推奨。
中高年のおばさん不眠。更年期の不眠。
■中高年のおばさん不眠
全世界的な傾向として、女性は男性に比べ不眠頻度が高いんだそうです。むずむず脚症候群(美容通信2010年5月号)や過活動性膀胱等で頻尿の影響で、不眠を来たす頻度はUPします。
■更年期不眠
更年期障害の多彩な症状は、ホルモンのバランスが崩れる事で起こります(美容通信2010年12月号)。抗鬱薬や睡眠薬を服用しても、当たり前だけど、単なる目先の猫じゃらしで、根本的改善にはなりません。
環境は大事だ
 睡眠は、様々な環境要因の影響を受けます。寝室環境が整っていないと、快適な睡眠は得られません。
睡眠は、様々な環境要因の影響を受けます。寝室環境が整っていないと、快適な睡眠は得られません。
寝具
■マットレス/敷布団
寝返りってもんは、睡眠中の血液循環を促したり、お布団の中の温度や湿度(寝床内気候)を調節する為に、態々している行為です。一晩で大体20回位、寝返りします。ですから、良い寝具の条件の筆頭として、先ず、この大事な寝返りを損なわない事が挙げられます。寝返りし易いマットレスの選択基準は、ある程度の反発力を有している事。つまり、手で押した時に3cm程度沈み込む位の硬さが理想とされ、硬過ぎれば腰椎のカーブが不自然になり、荷重がお尻や胸等の一部分だけに集中し、筋肉の余計な緊張に繋がります。反対に、柔らか過ぎても、腰椎周辺の負担が大きくなり、腰痛の原因となります。
■枕
枕は、仰向き/横向きの夫々の体位での高さが適切、つまり快適と感じるかどうか、寝返りの動作が楽かどうかによって決まります。人間が立った時の姿勢は、背骨は緩やかなS字状のカーブを描き、顔は5°下向きで、頚椎のカーブに滑らかに続きます。枕の役割は、寝た時もこれと同じ体勢を保てるようにサポートする事。理想的な枕の高さは体型や頭の形、どんな姿勢で寝るかによって異なりますが、一般的には、S字が深いがっちり方の男性では高めの枕、S字が浅いスリムな女性では低めの枕が推奨されます。
以下は、枕の高さが合っているかどうかの、簡単なチェックポイントです。
- 寝ている間に、枕を外しているような場合は、枕が合っていない可能性が高い。
- 仰向きで寝ていられない場合や、朝起きると肩や首が凝っている場合は、枕が高過ぎる!
- 朝起きると顔が浮腫んでいる場合は、枕が低過ぎる!
- 鼾を搔くのも、枕の高さが合わなくて、睡眠中に気道が塞がっているからかも。
枕の望ましい形状とされるものは、頭をしっかりホールド出来る様に中央が窪んでいて、寝返りで横向きになった時も楽な姿勢が保たれる様に両サイドが高く、首筋を支える部分はやや高め。部分的な圧迫感がなく、呼吸が楽に出来るかどうか、しっかり確認をして下さいね。唯、ここまで痒い所に手が届く(且つ、一番大事な事ですが、自分の体型や好みにぴったりと合致する!)形状と素材の枕を見付け出すのは、砂漠針とまでは言いませんが、中々素人には容易でないのも事実。百貨店やショールームで、プロのアドバイスを受けるのも、手っ取り早く貴方だけの枕をGETする方法かもしれません。
環境は、ハード面のみならず。ソフト面もお座なりにしてはならない。
寝具だけでなく、寝室空間を快適な空間に変える努力ってものも忘れてはいけません。
■照明
円滑な眠りの為には、就寝前から明かりをやや落した環境で過ごしましょう。明るい光は覚醒に人を向かわせ、交感神経を亢進させます。夜寝るホルモンとして有名なメラトニン(美容通信2015年8月号)は、明るい光、特に460nm前後の短波長の光(←青白い!)で分泌が抑制されます。従って、就寝前の光環境は、和蠟燭の灯の様な…まあ、菜種油でも、貧乏人ならやや鰯油でも何でも良いんですが、暗い暖色系の照明がベストなんです。タブレットやスマホの様なバックライトにLDEを使う液晶モニター(美容通信2018年6月号)を寝落ちするまで見るなんて言うのは、生体のリズムを後退させる。自分で自分の首を絞める様な行為です。
睡眠中は、照明や光を発する電子機器については、お休みモードではなく、電源から消す。唯、暗闇に慣れておらず、不安で眠れないとか、夜中に厠に向かう際の安全確保って事なら、フットライトって手もあり。しかし、厠までの道筋を煌々と、若しくは明る過ぎる厠では、ばっちり目が醒めてしまい、もう一度床に就いても寝られない!=入眠困難に見舞われる事も。10~40ルクスの低照度が推奨されます。
■体温と睡眠
私達の深部体温は、朝起きてからゆっくりと上昇を続け、夕方から宵にかけて最高点に達し、その後は徐々に体温は下がり続け、明け方前に最低まで落ちるって、24時間周期の概日リズムを示します。この深部温度のリズムは、実は、眠気の発現と連動し
ています。最高体温付近では覚醒度が高く、眠ろうとしても殆ど眠れません。しかし、午後9時以降に深部体温は徐々に低下し、睡眠の開始と同時にメキメキっと低下に拍車が掛かります。
正常な夜間の睡眠では、就寝前から、皮膚温、特に手足の甲等の末梢皮膚温がぐんぐんと上昇し、放熱を開始。それに伴い深部体温は下降し続け、入眠後に底を打った後、起床に向けて徐々に上昇に転じます。この入眠前後のスムーズな体温の低下が、睡眠にとって極めて重要なので、寒過ぎるのも暑過ぎるのも困りものなのです。
■室温
良好な寝室の温度環境は、概ね16~27℃/相対湿度50~60%とされていますが、爺婆になると体温調節機能が低下するので、より厳密な管理が要求されます。
- 熱帯夜は何故眠れない?

熱帯夜では、寝付く前から既に皮膚温が上がりっ放しの状態で、放熱が叶わず、深部温度を下げようにも下げられない。仕方ないので、汗を一杯搔いて気化熱作戦を試みるも、高温多湿の内地では汗が蒸発しきれず、皮膚にべた~っと貼り付いたままで、兎に角気持ちが悪い。不快の一言で、寝てる場合ではない(笑)。
室温が28℃を超えると、もう自力では状況の打破は無理。悪足掻きはせずに、素直に空調のお世話になりましょう。睡眠過程を恙なく進める為には、室温26℃/相対湿度50~60%が望ましいとされています。論文によれば、同じ室温であっても、湿度が高い方がより暑く不愉快度がUPするので、湿度を下げるだけでも随分と寝やすくなります。エアコンと扇風機の併用で、空気の流れを作りましょう。唯、直接扇風機の風が体に当たらない様にして下さいね。
- 極寒の旭川で
極寒の冬の旭川でも、お布団に包まって寝ている分には、お部屋が13~25℃なら、睡眠に差は出ない。しかし、爺婆になると、夜中のトイレで(人によっては数回!も)目覚め、布団の中で用を足す訳にも行かず、布団の外に出る=いきなり極寒に曝され、心血管イベントを起こすなんて悲劇も。最低、15~16℃の室温を維持する事が望ましいとされます。因みに、東京に拠点を置いていた頃、たまに実家に戻っても、私の部屋はあるが、ストーブはなかった…。ある日、氷点下の部屋の中で布団に丸まってはいたが、不意にシバリングが止まらなくなり、マジ、死ぬかと思ったのを今でも悪夢の様に思い出す。まあ、普通に生活している環境下ではこんな事態になりませんが、寝られたもんじゃないです。寝苦しいののレベル超えてる(笑)。
■寝床内気候
聞き慣れない言葉だとは思いますが、寝具と体の間に出来る空間温度と湿度の事です。32~34℃/相対湿度50±5%の範囲が、望ましい寝床内気候とされています。夏は、室温同様に、寝床内気候も高温多湿になるし、冬も、冷たいお布団に滑り込んだ時の凍り付く様な冷湿感(←絶望感?)や、寝返りの度に肩から冷気が吹き込みます。室温は勿論ですが、特に冬は、掻巻で肩を覆うとか、掛布団を増やすとか、寝具で保湿性を高める工夫も大切です。
■入浴
湯船でゆったり温まると、皮膚の末梢血管が拡張して血液循環が良くなり、汗を搔きますが、風呂から上がると、体温は徐々に下がります。このタイミングを、入眠前後の生理的な体温の低下に重ねて、より円滑な入眠に繋げるのが賢いやり方。唯、熱湯でカラスの行水を粋とする江戸っ子には拒絶されそうですが、42℃を超える様な熱い風呂は、体温が中々下がらず、却って入眠のタイミングを逸する結果になりかねません(美容通信2015年2月号)。くわばらくわばら。
喰い物(但し、嗜好品も含む)
嗜好品
 酒と煙草とコーヒーと…こ奴等全員、睡眠の敵です。…サブカルの教祖と崇められた植草甚一スタイルと睡眠は、根本的に相容れないものなのかも知れませんね(笑)。
酒と煙草とコーヒーと…こ奴等全員、睡眠の敵です。…サブカルの教祖と崇められた植草甚一スタイルと睡眠は、根本的に相容れないものなのかも知れませんね(笑)。
■酒
何度も繰り返しますが、前述の通り、寝酒は不眠を増長します。しかし、少量のアルコールにはリラックス効果があり、それ以上に、「寝酒したから、こりゃあ、よく眠れるぞ!」って暗示効果/入眠儀式的効果の賜物で…、結局は、効果と申しましても、そんな気がする程度の代物です。
因みに、寝酒がアルコール委腎症の契機になる事は多く、以下に簡単なスクリーニングテスト(CAGEテスト)を載せときます。1項目でも当てはまればアルコール問題の存在が、2項目以上当てはまれば依存症が疑われます。
|
■煙草
ニコチンには覚醒作用があるので、禁煙(美容通信2008年7月号)(美容通信2006年10月号)が基本ですが、禁煙が無理!(と言うかしたくないが、多くの場合正しい…)って人は、せめて就寝の1時間前には煙草は止めましょう。
■カフェイン
カフェインも煙草同様に覚醒作用があるので、コーヒーは勿論、緑茶も紅茶も、寝る前に飲むと、目が冴え冴えしてしまいます。それどころか、利尿作用で、夜中にトイレで目が醒めちゃうかも。カフェインレスのハーブティーやホットミルクにしましょう。
眠りを良くするお食事達
■何を、何時食べるか?
- 何を食べるか?
不眠には、トリプトファンを多く含む食品がオススメ。セロトニン、メラトニンの体内生合成の前駆体であり、且つ必須アミノ酸であるトリプトファンは、牛乳やチーズ等の乳製品、レバー、かつお、まぐろ、ゴマ、ナッツ類に多く含まれており、1日1回程度は意識して食べるだけでも違います。また、トリプトファンは、インスリンの存在下で脳に移行するので、インスリンの分泌を促す炭水化物と一緒に(⋈◍>◡<◍)。✧♡が、お約束。
- 何時食べるか?
エネルギー代謝や栄養トランスポーターに関わる多くの遺伝子発現が、リズム変動をしており、食事は単なる栄養素等の構成や量の問題だけでなく、「何時食べるのか?」を研究する”体内時計作用栄養学”や”時間栄養学”が、最近の専らのトレンドなんだそうです(←再来月号で、特集予定です)。それによれば、朝食には体内時計(美容通信2019年10月号)をリセットする働きがあり、そのリセット効果は、朝食前の食事時間との差が大きい程大きいんだとか。つまり、良い睡眠を得たければ、夕食はなるべく早い時間に軽めに摂って、それ以降は食べない。この様な時間を開けた食べ方をした場合は、食事量の多い方に体内時計がリセットされるので、夕食を軽めに摂った分、朝はガッツリ系が望ましいんです。
■規則正しく3食食べる。
この様な食生活に加え、朝の光を浴びる(美容通信2018年6月号)等々の規則正しい生活リズムは大事です。分かっていても、仕事の関係上どうしても…って事は、会社人(≒社畜?)ならある。朝が遅ければ、その生活パターンで落ち着いているので、敢えて変更する必要はありません。唯、たまに夕食が果てしなく深夜にずれ込んでしまうようなら、夕食を2回に分けるのもあり。夕方軽く、当然深夜のお食事も軽くすると、朝食のリセット効果は維持出来ます。
藁でも縋りたい…。
不眠に効果があるサプリメント!?
■ビタミンB12
ビタミンB12(美容通信2009年11月号)には、体内時計の光感受性を高める作用があり、概日リズムの睡眠障害、自由継続型(←毎日入眠時刻が1時間程度遅れて行く障害)に有効です。
■メラトニン
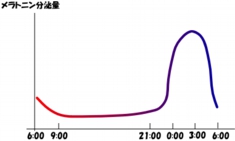
メラトニン(美容通信2015年8月号)も、やはり概日リズムの睡眠障害、自由継続型に有効です。メラトニンは体内時計の制御を受けており、就寝の4時間前から分泌が始まり、就寝後2時間でピークに達し、お日様が上がり始めると、それに伴ってメキメキ減少し、目覚まし時計が鳴る頃には低値になります。
ですから、メラトニンは入眠したい時刻の数時間前に、1~10mgを飲みます。時差ぼけの予防にも良く使われるサプリメントの一つです。渡米するなら、入眠時間を早める必要があるので、入眠したい時刻の数時間前に飲みます。しかし、反対方向のヨーロッパに行くのなら、メラトニンは不要です。現地時間に合わせて、眠いのを我慢して起きていましょう(笑)。
不眠に効果がある漢方薬

漢方薬ですから、統合失調症、躁鬱病等の神経病性不眠には、今一つ以上に!効果がありません。 しかし、所謂、気にしい(神経生理性不眠/不眠症の原因としては断トツ!)とか、特段、原因らしい原因もなけど、慢性的にず~っと続く本態性の不眠には効きます。
下記の漢方薬(美容通信2005年5月号)(美容通信2005年6月号)が不眠の鉄板処方とはされていますが、実証(体質・体格が中等度以上)の人が使えるのは黄連解毒湯だけで、他は虚証(虚弱で痩せ型)の適応ばっかり。
- 心熱(緊張が続いて、興奮しまくっている状態。北海道弁の「おだつ」かな)
入眠障害等を呈し、黄連解毒湯(15)や抑肝散(54)が適応。
- 胆虚(決断力が低下して、不安で胸が張り裂けそう)
中途覚醒や熟眠障害を呈し、加味帰脾湯(137)や抑肝散(54)が適応。
- 虚労(心身共に疲れ切ってます)
入眠障害、中途覚醒、早朝覚醒を呈し、酸棗仁湯(103)、八味地黄丸(7)
その他、抗精神病薬や睡眠薬を大量に服用しても眠れない場合は、柴胡加竜骨牡蠣湯(12)の追加処方が有効な事もあります。また、西洋薬で一応の睡眠が確保出来てはいるけど、漢方薬に切り替えたい!って時は、黄連解毒湯(15)が代替案としては一押しとされています。
まあ、どちらにしろ、漢方薬なんて代物に即効性を求めてはいけません。効果が安定するには、数週間を有します。
因みに、麻黄(フェドリン含有)は不眠の原因となるので、麻黄を比較的多く含有する漢方薬、例えば、葛根湯、麻黄湯、小青龍湯等の処方は要注意です。
睡眠不足は、免疫機能を低下させる
睡眠と免疫機能との関連は極めて密接であり、睡眠不足は、確実に免疫機能を低下させます。良い睡眠を取る事は、健康な体を維持するのに非常に重要です。
睡眠不足は、免疫機能を低下させる。
睡眠不足は、ストレスの増大を伴い、相乗効果的に?悪循環的に?免疫機能を大きく低下させます。数週間の間寝不足の状態に追い込まれたラットは、最初は、沢山餌を食べたり、エネルギー消費量をUPさせて防衛に走りますが、それにも限界があり、次第に体重増加、体温低下を示し、最終的には病原微生物の餌食となって…ご臨終。まあ、ここまでいかなくても、経験的に、風邪でも何でも初期の軽いうちなら、くっすり一晩寝れば、翌日にはケロッと回復しちゃうのは実感するところなのでは?
免疫機能を活発にさせる物質には、睡眠を増やす作用があります。例えば、ムラミルペプチド。最初、睡眠を誘導する睡眠物質として発見されましたが、実は、細菌細胞壁構成物質が本業で、免疫担当細胞に作用して抗体の産生を促します。インターロイキン(IL)やインターフェロン(IFN)等のサイトカインも、睡眠を誘導します。病原体の構成成分だけでなく、免疫反応の初期段階である非特異免疫の時期での様々な免疫担当細胞の活動や、その後のT細胞-B細胞の協働により抗体産生を行う特異免疫活動に伴って放出される様々な内在性生理活性物質が、睡眠を増加させるんです。
免疫系・ホルモンと睡眠
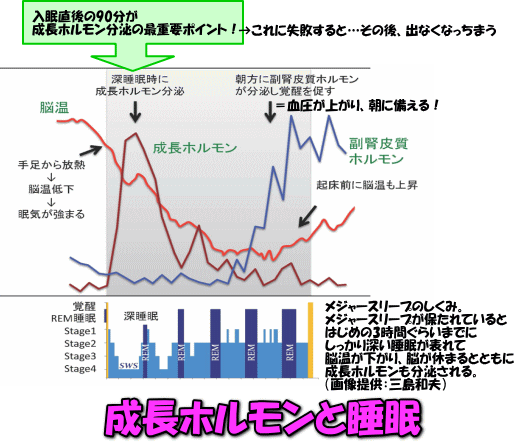
ストレスの増加に伴って、視床下部‐下垂体-副腎皮質軸(hypothalamic-pituitary-adrenal axis : HPA axis)の過剰活性化が起こりますが、それに伴い不眠になります。ヒドロコルチゾンやデキサメタゾン等の免疫抑制薬は、睡眠構造を悪化させます。ですから、慢性ストレスや鬱病で睡眠障害を併発してしまうのは、HPA axisの異常が原因になっている可能性も無きにしも非ずですかね。
免疫担当細胞の修復・再生は、夜間睡眠に同期して起こります。幾つかのホルモンも、又、その分泌が睡眠時間と同期しています。例えば、その代表格である成長ホルモン(美容通信2018年9月号)。成長期の子供達のもの!ってイメージが強いですが、実は、大人にとってもなくてはならない大切なホルモンで、傷付いた細胞を修復したり、細胞の新生等新陳代謝を促進する作用があり、疲労回復にも大いに関わっています。睡眠前半のノンレム睡眠期に、大量分泌されます。
運動は、善?
- 運動による即効的な効果は…、ない訳ではないけれど、多寡が知れた程度らしい。
- 習慣的に運動を行っていると、睡眠の質が改善、つまり、睡眠潜時が減少し、睡眠時間が延長し、徐派睡眠が増加し、中途覚醒が減少します。
- 上記の様な睡眠の改善は、運動自体の直接的な効果のみならず、運動による気分の改善、身体的健康度の改善等のプラスαが相乗効果的に働いた!というのが正しいところ。
- 唯、過度な運動は、寧ろ睡眠に対し阻害的にしか働かない。過ぎたるは猶及ばざるが如しのようです。
不眠症の挙句の…自殺!?
 「不眠症と自殺の間には、相関関係がある」との多数の報告はあります。多くのコンホート研究等から、自殺の睡眠関連の危険因子として、6時間未満或いは8時間超の睡眠時間、頻繁な夢、覚醒し易さが挙げられ、特に、4時間以下の睡眠時間では、自殺の危険性が3.5倍に跳ね上がるとされています。
「不眠症と自殺の間には、相関関係がある」との多数の報告はあります。多くのコンホート研究等から、自殺の睡眠関連の危険因子として、6時間未満或いは8時間超の睡眠時間、頻繁な夢、覚醒し易さが挙げられ、特に、4時間以下の睡眠時間では、自殺の危険性が3.5倍に跳ね上がるとされています。
が、しかし、不眠症が治れば自殺を減らせるのか? NONです。確かに、自殺の半数以上を占める原因・動機が健康問題であり、この原因となっている健康問題がクリアで出来れば、眠れぬ夜を悶々と過ごす事もなくなり、不眠症は改善し、その延長線上の自殺も防げる可能性はあるっちゃあるかも知れないが…、睡眠障害の治療だけで自殺が防げる事を示した報告はありません。
痒い!痛い!で眠れない
痒い!
■末梢性の痒み
表皮や真皮に分布する自由神経終末の受容体が、外因性の刺激(種々の物理的・化学的刺激)や内因性の刺激(炎症・アレルギー)によって、肥満細胞から放出されるヒスタミンやトリプターゼ等と結合し、活動電位が発生すると、C線維を伝わって、脊髄→脊髄視床路→視床→大脳皮質に到達。漸く、痒みとして自覚!されます。C線維は、更にサブスタンスP等の神経ペプチドを放出して、肥満細胞からヒスタミン等の産生を促すので、痒みは猶更酷くなります。C線維は、また、表皮の角化細胞や真皮の線維芽細胞によって産生される軸索ガイダンス因子によって伸長と短縮が促されるだけでなく、炎症を生じる好酸球、Tリンパ球(特に、インターロイキン((IL)-31産生性)は痒みを増幅します。
アトピー性皮膚炎(美容通信2007年4月号)や蕁麻疹(美容通信2006年4月号)等の皮膚疾患等で主に起こる痒みが、この末梢性の痒みです。
■中枢性の痒み
皮膚の刺激とは全く別個に、中枢神経系に存在する痒みの受容体に、モルフィン類似の作用を有するオピオイドペプチドが結合し、痒みを引き起こします。
慢性腎不全や血液透析等の腎疾患、肝・胆道疾患(原発性胆汁性肝硬変・胆汁うっ滞症・肝硬変etc.)、内分泌・代謝性疾患(糖尿病・甲状腺機能異常etc.)、血液疾患(真性多血症・鉄欠乏性貧血etc.)、悪性腫瘍(悪性リンパ腫・消化器癌etc.)、神経疾患(多発性硬化症・脳腫瘍)等の内臓系疾患で、中枢性の痒みが起こります。妊娠やAIDS、薬剤薬による痒みも、このグループに属します。
慢性腎不全に対する腎透析では、発汗の低下や皮脂の減少で皮膚が乾燥(美容通信2019年3月号)し、痒み閾値が低下してしまうって、末梢性の要因が一つ挙げられます。しかし、始末の悪い事に、血中のμオピオイドペプチドも増加してしまうので、痒みと一言で言っても、中枢性の痒みまでプラスされてしまう!のが実情で、これが半数近くの透析患者さん達を悩ませる、入眠障害や中途覚醒の誘因になります。レミッチの様な選択的オピオイドκ受容体作動薬が適応になります。場合によっては、プラス超短時間若しくは短時間作用性の睡眠導入薬を用いる事もありますが。
痛い!
痛みも睡眠障害を引き起こす事が多く、慢性疼痛性疾患を患う患者さん達の50~70%の人達が、何らかの睡眠障害に悩まされていると言います。…唯、睡眠薬だけでは治療は難しく、原疾患の疼痛管理が必須となります。
- 侵害受容体性疼痛
機械的刺激、熱刺激、炎症を受けて、Aσ線維やC線維が産生する発痛物質等により起こる痛み。殆どが、急性痛ですが、慢性痛に移行する事もあります。術後の傷の痛みとか、癌性疼痛、骨折や捻挫、打撲、外傷、頚椎捻挫、帯状疱疹、関節リウマチ、筋筋膜性疼痛性症候群、線維筋痛症等の疾患が含まれます。
- 神経障害性疼痛
神経線維に対する直接損傷や機能異常により生じる痛みで、慢性痛が多く、帯状疱疹後神経痛、糖尿病性神経障害、椎間板ヘルニアや脊柱管狭窄症、癌性疼痛の一部等が含まれます。
- 心因性疼痛
器質的な原因がなく…心理的な要因が痛みの発現、増強に関与している痛み。鬱病とか、身体表現性障害、転換性障害、舌痛症、筋緊張型頭痛等。
爺婆と睡眠の深刻な問題
子供の寝ぼけと違い、爺婆では器質的な病的変化と関係する?
ガキんちょの寝ぼけってものは、放っておいても、成長と共にいつしか治ってしまうものですが、高齢者の寝ぼけは一筋縄ではいかない事の方が多いです。放っておけば勝手に治るって代物ではないんです。後述しますが、年金をもらう頃を境に、深い睡眠が減り、睡眠構築が崩れて不規則となり、中途覚醒が増えます。夜中のトイレ!が頻回になります。
- 歩き回る(睡眠時遊行症)
睡眠中に突然起き上がって、無目的に只々歩き回る。あたかも目が醒めているかのように歩き回っているのに、精神的には(-_-)zzz…まあ、一種の覚醒障害に分類されます。ガキんちょの病気と思われていますが、実は、大人でも、お薬(超短時間型睡眠向精神薬、リチウム単剤やクロルプロマジンの併用等)や、ストレス、断眠、疲労、発熱時等で起こる事もあります。むずむず脚症候群(美容通信2010年5月号)、周期性四肢運動障害等の病気が背景に潜んでいる事も多く、セロトニンニューロンの関与があるとされており、偏頭痛(美容通信2013年5月号)との合併も良く認められます。寝ぼけて歩き回る爺婆と夜中遭遇しても、驚かせず、優しく布団に戻る様に諭しましょう。確かに、ショック療法で目を覚ます事は可能ですが…、運が悪いと、逃走!→事故に繋がります。そして、同時に、原因検索と治療、誘発薬剤の中止を速やかに行うべきでしょう。
- 食べる(睡眠関連食行動障害)
夜ご飯で、一日の摂取カロリーの大半を賄っちゃうと言う、所謂究極のドカ食い。こんな事をしでかせば、朝飯は食べる気が起きないし、デブになっても当然の報い。一部は、睡眠時遊行症と原因も治療も重なります。原因も治療も、睡眠時遊行症に準じます。
- 殴る、蹴る(レム睡眠行動障害)
レム睡眠期の睡眠時随伴症で、フツーは睡眠後半に出現するものですが、爺婆では何故か前半に起こる事も多いようです。激しい寝言や殴る、蹴ると言った比較的素早い暴力三昧で、一緒に寝ている家族や暴れた張本人が怪我をする!なんて事も稀ではありません。突発性の他、薬剤性、アルコール離脱等の代謝性、パーキンソン病等の神経変性疾患の一症状或いは前駆症状である場合があります。
- うなされる(悪夢)
悪夢とは恐ろしい夢であり、通常はレム睡眠からの覚醒を伴うものを言います。悪夢は長く複雑な展開を示し、終盤に近付くに従い、恐怖感が増大すると言う構造を基本的に持つそうです。通常は治療を必要としませんが、睡眠薬や三環系抗鬱薬の使用中止時、或いはβブロッカーやパーキンソン病薬、コリンエラスターゼ阻害薬の服用時にも起こる事があるようです。
- 異常行動+尿失禁(睡眠関連てんかん)
- 幻覚+興奮(夜間せん妄)
睡眠薬を年老いた親に飲ませる時に、注意すべき事。
■爺婆の、つまり高齢者の睡眠は、若者とは違う!
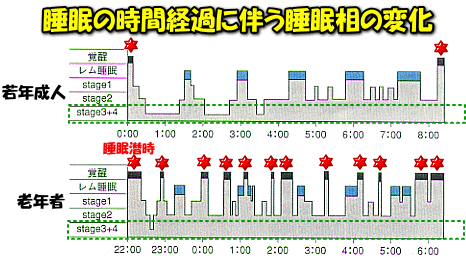
うちの老親もそうなんですが、「睡眠時間が短い!」「夜中に何度も、トイレに起きてしまう!」「睡眠が浅くて目が醒めやすい!」。爺婆になると、日中も断続的に転寝を繰り返す事が多く、その為か、夜に一まとめ?にして寝るのが難しくなってしまいます。更に、1日に取る睡眠時間自体が減るものなので、年齢相応なら、何も睡眠薬を飲んで、無理矢理若者並みに寝させる必要なんてありません。
■爺婆に適した睡眠薬
爺婆になると、悲しい事に、薬物の代謝排泄機能の低下により半減期の延長等が起こります。つまり、若者と同じ薬の量を飲眠気んでしまったばっかりに、翌日のお昼間まで眠気やふらつきが残り…思わぬ事故に繋がったりするかも。ですから、高齢者は成人の半分量で、且つ長時間型は避ける。アモバン(ゾピクロン)の様な筋弛緩作用が少ないものを選ぶのがお約束と、教科書には書いてありますが…うちの親には、アンチエイジングを兼ねてメラトニン(美容通信2017年1月号)(美容通信2015年8月号)を飲ませてます。まあ、健康保険の範囲内でと言われたら、メラトニンアゴニストであるロゼレム(ラメルテオン)(美容通信2019年10月号)を処方します。
夜間頻尿
夜間頻尿は、膀胱容量の減少や夜間尿量の増加の為に、夜中にオシッコに起き、それが患者さん自身、負担!と感じている状況です。鶏が先か、卵が先か…。不眠があるから夜間頻尿になるのか、夜間頻尿があるから不眠になるのか…。真相は不明ですが、少なくとも相乗効果的な悪循環関係になります。
前立腺肥大や過活動膀胱、間質性膀胱炎、神経因性膀胱、加齢現象等の様々な要因が関与しています。前立腺肥大の場合は、α1遮断薬で排尿障害の改善→不眠が改善。尿意切迫感が必須の過活動膀胱ですが、実は症状として夜間頻尿の占める割合は多く、抗コリン薬により夜間頻尿が改善されると、不眠は改善します。爺婆では睡眠が浅く、更に分断されるので、覚醒し易く、その結果、膀胱内圧の上昇→膀胱容量低下→尿意→夜間頻尿に。いずれにせよ、夜間頻尿は睡眠障害を来たすだけでなく、夜中に2回以上おしっこで起きてしまう状態では、QOLそのものに大きな影響を来たしてしまいます。特に高齢者では夜間頻用が多い程、転倒の可能性も高くなり、時には骨折の原因となりかねません。治療の対象とみなされます。
*註:HISAKOの美容通信に記載されている料金(消費税率等を含む)・施術内容等は、あくまでも発行日時点のものです。従って、諸事情により、料金(消費税率等を含む)・施術内容等が変更になっている場合があります。予め、御確認下さい。
※治療の内容によっては、国内未承認医薬品または医療機器を用いて施術を行います。治療に用いる医薬品および機器は当院医師の判断の元、個人輸入手続きを行ったものです。
関連ページ
関連するHISAKOの美容通信をピックアップしました。
来月号の予告
睡眠に関する素朴な疑問[基礎編]です。





