HISAKOの美容通信2014年9月号
炭酸ガスレーザーで、ホクロを取る。イボを焼く。シミを消す。
 炭酸ガスレーザーで治療が可能な皮膚科領域の病気は、沢山あります。
炭酸ガスレーザーで治療が可能な皮膚科領域の病気は、沢山あります。
ホクロや老人性のイボとかシミって呼ばれている脂漏性角化症(老人性色素斑含む)、スキンタグ、ミリウム、脂腺増殖症、汗管腫、粉瘤、血管拡張性肉芽種、眼瞼黄色腫、尋常性疣贅(イボ)、ニキビの圧出処置、ニキビ跡、鶏眼(魚の目)、表皮母斑等々です。
しかしながら、炭酸ガスレーザーは魔法の器械ではありません。施術後は、ちゃんと湿潤環境に傷のお世話を行う事は要求されますし、上皮化してからも、色素沈着や赤味が長く続いたり、場合によっては傷アトも残ります。
再発の可能性も否定出来ません。
でも、あったモノを無くせる、リアルに結果が分る治療方法です。
炭酸ガスレーザーは、目に見えて結果が分る、つまりrealな治療です。
今では、定番中の定番的な評価を得ているフォトフェイシャル(IPL)も、20年前頃ですかねぇ、日本に上陸した頃は、単に胡散臭いものでしかありませんでした。学会で、症例写真に対し、「どっちが施術前で、どっちが施術後なんですか?」なんて、野次紛いの質問が平気でフロアから上がってましたからね(笑)。…今では、美容皮膚科領域は、フォトフェイシャルに代表される、目に見える結果は出ないけど、何となく患者さんに喜んでもらえる治療(illusionな施術)と、炭酸ガスレーザーに代表されるrealな治療の2つに大きく分けられます。まあ、illusionと揶揄されながらも、フォトフェイシャル(IPL)は、何回か照射をすれば結果は頭打ちになっちゃうけれど、それでも10年、20年と打ち続けると、振り返ってみれば、打っていなかった10年前、20年前と比べて、劣化どころか、あんまり遜色がない。つまり、同窓会で、”あっ、ホクロ取ったんだ! あれ、鼻くそ見たいだったもんね。”じゃなくて、”全然、(昔と)変わんないよねぇ”的な施術です。あ、炭酸ガスレーザーは、そのものズバリ、ホクロ取った的じゃなくて、取る!治療ですから。
今月号は、そんなこんなでリア充重視の炭酸ガスレーザー<炭酸ガスレーザー>です。
炭酸ガスレーザーって何?
 炭酸ガスレーザは、1964年Patelにより初めて発振されたレーザーで、10.6μmの波長を有し、水への吸収率が高く、組織表面に吸収するため出血が少なく、切開・蒸散能力が高いレーザーです。器械本体の金額もとっても安価にも拘らず、実に応用範囲が広く、且つ、確実な目に見える結果出るレーザーなので、美容外科は勿論、保険診療しかやっていない皮膚科・形成外科でも、それどころか、ちょろっとホクロでも♪って副業に色気を感じてる一般内科や、整形外科、耳鼻科、産婦人科等々でも、最早標準装備的な感があります。リア充の代表格のレーザーですかね(笑)。
炭酸ガスレーザは、1964年Patelにより初めて発振されたレーザーで、10.6μmの波長を有し、水への吸収率が高く、組織表面に吸収するため出血が少なく、切開・蒸散能力が高いレーザーです。器械本体の金額もとっても安価にも拘らず、実に応用範囲が広く、且つ、確実な目に見える結果出るレーザーなので、美容外科は勿論、保険診療しかやっていない皮膚科・形成外科でも、それどころか、ちょろっとホクロでも♪って副業に色気を感じてる一般内科や、整形外科、耳鼻科、産婦人科等々でも、最早標準装備的な感があります。リア充の代表格のレーザーですかね(笑)。
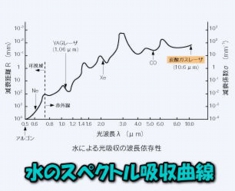 皮膚への深達性が小さく、組織表面のみ蒸散するため深部に対する熱影響が少ないレーザーなので、正常組織へのダメージを最小限に抑えた手術が可能で、熱影響が限局的なので術後の浮腫・疼痛が少ないのが特徴です。
皮膚への深達性が小さく、組織表面のみ蒸散するため深部に対する熱影響が少ないレーザーなので、正常組織へのダメージを最小限に抑えた手術が可能で、熱影響が限局的なので術後の浮腫・疼痛が少ないのが特徴です。
炭酸ガスレーザの光を集光して照射すると、表面組織の収縮、脱水、炭化を生じ、さらに内部組織水分の蒸発又は気化を起こします。この過程で毛細血管を含む組織の収縮、凝固が止血作用をもたらします。例えばホクロに照射すれば、ホクロの水分に反応して熱が発生し、ホクロの細胞ごと吹っ飛びます。バ~ン!って言うより、オウム真理教の「ポア」って言葉が大昔流行りましたが、「ポア」って感じが近い気がします。
炭酸レーザーの治療
先月号(美容通信2014年8月号)と可也じゃなくて、完全に重複してます(笑)。
局所麻酔、若しくは、氷麻酔!?
大きなホクロや汗管腫の様な深い病変は流石に局所麻酔しないと無理だけど、小さなイボや線維腫、脂漏性角化症etc.は意外に冷やすだけで十分の事も多いかな。と言っても、氷の塊を5秒程押し当てて、麻痺ったところでどさくさに紛れて5~10秒照射して、又冷やして何が何だかよ~分らん状態に麻痺らしといて、照射。これの繰り返しですが(笑)。
削る…削る…リズミカルに、でもちゃっちゃと削る。それも広範囲に!
狙いを定めたら、デフォーカスなんて猫じゃらしを行わず、がつっと強めパワーでちゃっちゃと削る。これ、鉄則です。
 俄か皮膚科・俄か形成外科医と化した他科の先生に多いんですが、多寡が炭酸ガスレーザーと言えど、怖いんです。距離を離せば離す程、当然ながら、ビーム径が大きくなります。実は、どのレーザー器械にも、適切な照射の為のガイドがちゃんと付いていて、距離と方向をきちんと指示をしてくれるようになってます。つまり、レーザーってモノは、どんなヤブ医者でも名医でも結果に差が出ない様に設計されているから、多売薄利が可能なレーザーなんです。それなのに、折角のばかちょん設定を無視して、勘だけで適当に離れた所から照射をする事を、デフォーカスモードと言います(笑)。遠く離れた所から照射をすれば、左図の如く、照射面積は広くなり、それだけ単位面積当たりの出力密度は小さくなりますよね。つまり、同じ量の組織を焼いて蒸発させようとした場合、より長い時間熱に晒されるって寸法で、下床の熱損傷が大きくならざる得なくなります。デフォーカスとは、ゆっくり時間を掛けて丁寧に焼く事で、熱損傷を周囲組織にまで広げ、色素沈着や瘢痕化の危険性をUPする事実を隠蔽する為に作られた用語で、広く滑らかに削る為の手技ではないのです、ははは。そして恐ろしい事に、患部にどれ位の出力のレーザーが当たっているか、誰も知らないなんて事態になりかねませんじゃなくて、なってます(笑)。
俄か皮膚科・俄か形成外科医と化した他科の先生に多いんですが、多寡が炭酸ガスレーザーと言えど、怖いんです。距離を離せば離す程、当然ながら、ビーム径が大きくなります。実は、どのレーザー器械にも、適切な照射の為のガイドがちゃんと付いていて、距離と方向をきちんと指示をしてくれるようになってます。つまり、レーザーってモノは、どんなヤブ医者でも名医でも結果に差が出ない様に設計されているから、多売薄利が可能なレーザーなんです。それなのに、折角のばかちょん設定を無視して、勘だけで適当に離れた所から照射をする事を、デフォーカスモードと言います(笑)。遠く離れた所から照射をすれば、左図の如く、照射面積は広くなり、それだけ単位面積当たりの出力密度は小さくなりますよね。つまり、同じ量の組織を焼いて蒸発させようとした場合、より長い時間熱に晒されるって寸法で、下床の熱損傷が大きくならざる得なくなります。デフォーカスとは、ゆっくり時間を掛けて丁寧に焼く事で、熱損傷を周囲組織にまで広げ、色素沈着や瘢痕化の危険性をUPする事実を隠蔽する為に作られた用語で、広く滑らかに削る為の手技ではないのです、ははは。そして恐ろしい事に、患部にどれ位の出力のレーザーが当たっているか、誰も知らないなんて事態になりかねませんじゃなくて、なってます(笑)。
そして、途中でこまめに冷やす。5~10秒照射したら、小休止します。熱溜まりを防いで、熱損傷を最低限に留める為の所作であって、別に疲れたので息抜き~っ!してる訳ではないのです、はい。
そしてそして、貧乏揺すりではないですが、同じ個所に集中砲火を浴びせない、落ち着きのないうろうろ照射がポイントですかね。集中砲火の言葉通り、一点を長時間に亘り掘り下げる様な照射を行うと、「蜂の巣」状態になっちゃうからです。基本的に炭酸ガスレーザーは連続波レーザーなので、同じ一点を攻め続けてると、当たり前だけど、どんどん深みに突っ込んでしまうものなので、HISAKOのクリニックにある様なスーパーパルス搭載の機種なら、全くお構いなしにフットスイッチを踏み続けても全然平気ですが、連続波だけの機種なら、神経質な位にフットスイッチをチョンチョンと短い時間に区切って照射をしなければなりません。まあ、それだけなんですけど(笑)。勿論、常にビーム先端を動かして、同じ個所に当て続けないのはお約束ですけど、ね。
補足ですが、炭酸ガスレーザーって、基本は連続波(continuous wave)で、スイッチが入っている間一定の強さのレーザー光が出るように設定されています。最近は、周囲の熱損傷を軽減し、キレを良くする目的で、 スーパーパルス(superpulse)なるモードを搭載している機種が殆どですが。このスーパーパルスは、1秒間に100発とかそんなレベルの話なので、側から見てても、連続波なのかスーパーパルスなのかは全く分んないですけどね。
まあ、一言でまとめると、「レーザーの出力を落としたり、デフォーカスビームを用いて時間を掛けてじっくり照射を行うのは、周囲の熱損傷を増大させる」だけの話。だから、強めのパワーでちゃっちゃっとHISAKOが削っちゃうのは、決して、O型牡羊座の性格が故の荒い削り方って訳ではないんですよぉ(笑)。
後は…、脂漏性角化症の様に病変が真皮の浅い所限定だと、ターゲットを焼き尽くしたところで、極く浅い欠損しか残らないので、それで終了。
ですが、顔のホクロの様に真皮の深い所まで腫瘍細胞が入り込んでしまっている場合は、元のホクロよりもデカくすり鉢状に削る必要があります。場所にもよるけど、大体、ホクロの直径の2~3倍は広くなだらかに削ります。唯、深さに関しては、一定以上深く掘ると、必ず、多かれ少なかれ瘢痕化の危険性は出て来るものなので、非常に深い病変については、他のレーザーを併用して足掻きはしますが、最終的には患者さんと、「瘢痕の可能性を極力減らして、再発に甘んじるか」、「瘢痕に目を瞑って、徹底的に叩くか」って相談をします。ホントの所、手術で取っちまった方が早いって、気の短い形成外科医のHISAKOは思いますが…。
瞼の様に皮膚が柔らかくて薄い時は、周囲との段差をあまり考える必要が無いので、そのまんまですけど。
この辺りの話は、先月号の”ホクロの治療~レーザー Vs 手術”(美容通信2014年8月号)を読んでね。
術後ケア
炭酸ガスレーザー治療が上手く行くかどうかは、照射後のお世話次第って側面が非常に強いんです。医者の照射テクニック!なんてもんは、ばかちょん設定のまま、素直にレーザーを照射する分には無いに等しいですからね(笑)。匠の業が要求される様なレーザーなんて、商業ベースには乗りません。馬鹿でも、ちょんでもだから、クリニックや病院の標準装備的なレーザーになり得るんですもん。レーザー照射後のお世話がちゃんと焼けないと、色素沈着や赤味が長引いたり、場合によっては瘢痕化に繋がりかねません。
術後ケアのポイントを3つ挙げるとすると…、繰り返し(美容通信2013年4月号)(美容通信2004年5月号)にもなっちゃうけど、以下の通りかな。
- 乾燥は、傷の敵! 湿気った環境にしておく”wet dressing(湿潤療法)”が基本です。
- 傷の治りを妨げる様な行為はしない!
- 皮膚が上がったからと言って、自由の身ではない。上皮後も創部を保護。
順調な傷の治りを妨げる、諸悪の根源・瘡蓋(カサブタ)について
傷とは表皮がなくなった状態の事を言い、最終的に表皮が再生して傷が治ります。
傷は、周囲の正常な部分から表皮細胞が移動して来て、そして同時に、皮膚の付属器(毛包や汗腺)の断端から表皮細胞が再生されて、傷口が全て表皮で覆われて、初めて、「上皮化した」「治った」と言えます。ところが、表皮細胞達が増殖するには湿潤な環境が絶対必須で、これがきちんと保たれない、つまり乾燥させてしまうと、傷の治りが遅くなり、それが、ケロイドや肥厚性瘢痕、傷の赤味、色素沈着等の傷跡を目立たせる原因の一つになってしまいます。
昔は、傷を乾かして治す”dry dressing”が、当たり前でした。「瘡蓋(カサブタ)を作らせて、治るのを待つ」って奴です。確かにこの方法は、ガーゼと言うか処置は不要になりますが、決して傷が癒えた状況ではなくて、最低限度の湿潤な環境下で細々と傷を治しているだけの話です。だから、広い意味では、これも又、”wet dressing(湿潤療法)”なんですけどね(笑)。唯、血液や浸出液、壊死細胞etc.が固まって乾いて出来た瘡蓋(カサブタ)で傷口が塞がれてしまうと、欠損部の肉芽が盛り上がろうにも盛り上がれない。収縮しようにも収縮出来ない。つまり、瘡蓋(カサブタ)の下を地道に表皮細胞が這って行く格好となり、どうしたって窪んだ傷跡になり易いし、最悪なのは、真皮の部分欠損部を乾燥させるので、それまで折角生き長らえていた真皮が乾燥壊死し、更なる瘡蓋(カサブタ)と化し、結果的には、当初の真皮欠損よりも遥かに大きく深い欠損(=傷)になるって事ですかね。
特に、顔のホクロなんかの時は、瘡蓋(カサブタ)が出来ると、その下で上皮化するので、陥凹が残り易くなります。経過中は、週に最低でも1回は来てもらって、傷が乾燥しているようなら、厳重注意! 瘡蓋(カサブタ)まで出来ちゃってるようなら、一度剥ぎ取って、後述のwet dressing(湿潤療法)を遵守してもらう様に勧告するって段取りでしょうか。非情にも瘡蓋(カサブタ)を剥ぎ取るので、HISAKOの事を根っからのドSと勘違いしている患者さんも多いようですが、ビンゴ! キリスト教がベースにない日本では、SMは多くは単なるプレイだし、プレイの役どころでは、究極の奉仕者がSですからね。瘡蓋(カサブタ)を残して傷を治すより、多少治癒期間が延びても、少しでも陥凹が平でいてくれた方が、傷跡は長期的には絶対綺麗になります。
wet dressinng(湿潤療法)でバッチリ♪
だから、少しでも傷跡(あと)を小さく、目立たなく仕上げたいって思うなら、傷は乾燥させちゃいけないんです。”wet dressing(湿潤療法)”です。瘡蓋(カサブタ)を作らない様に、軟膏をたっぷり塗って湿潤環境を保ちながらも、ベタベタ浸出液で濡れた状態にならない程度の通気性を有する、閉鎖療法を続けて貰うって事が一番大事なんです。
HISAKOの最近の一番のお気に入りは、以前”綺麗な傷の治し方”(美容通信2013年4月号)でも取り上げた、フィブラストスプレーとゲーベンの組み合わせかな。フィブラストスプレーは、ダイレクトに血管新生作用及び肉芽形成促進作用、表皮細胞増殖作用で、強力に傷の治りをプッシュしてくれるので、大好きな薬剤の1つ。でも、成分であるbFGFは、細菌までも増殖させちゃう猪突猛進!タイプ(笑)なので、傷はちゃんと水洗いして、バイ菌は勿論、要らない瘡蓋(カサブタ)も下水道に流しちゃって下さいね。上から、ガーゼ乗せて、マイクロポアで固定するって、古典的な方法。マイクロポアは単なる紙テープと誤解され易いけど、実は名前が示す通りに、小っちゃい穴が仰山開いてるんです。これで適度な通気性が確保出来るんですねぇ。
あっ、バンドエイドは駄目ですよ! 外側のビニールテープの通気性が物凄く悪いので、ガーゼパットが染み出した浸出液でべちょべちょにふやけた状態になってしまいます。こうなると、バイ菌天国以外の何物でもありません(笑)。
処置は、1日1回ですが、浸出液が結構滲み出して来るようなら、そりゃあ適宜かな。
処置は、浅い欠損で10日間、深いもので20日間程度続けます。唯、患者さんに「傷が治るまで、ヨ・ロ・シ・ク!」なんて丸投げしちゃうと、早く自由になりたい人は治った事にしかねない(笑)ので、医者からの許可が出るまでとはしていますが、ね。
傷が塞がってからも、お世話は必要。
傷が塞がってからも、お世話は必要です。まあ、お世話と言っても、放置プレイですけど。余計な事をしないで、とっとと炎症を抑える事が大切なのです。
 と申しましても、日焼けは炎症を惹起するので、寧ろ積極的な阻止が必要。エアウォールUVは施術後の赤味や色素沈着がなくなるまで貼り続けて貰うし、出来れば飲む日焼け止め(美容通信2012年10月号)は併用が望ましいかな。希望により、トラネキサム酸の内服と併せて、外用薬、例えば、ハイドロキノン(美容通信2003年7月号)、トレチノイン(美容通信2005年2月号)、ASVC(美容通信2009年10月号)を処方したりします。
と申しましても、日焼けは炎症を惹起するので、寧ろ積極的な阻止が必要。エアウォールUVは施術後の赤味や色素沈着がなくなるまで貼り続けて貰うし、出来れば飲む日焼け止め(美容通信2012年10月号)は併用が望ましいかな。希望により、トラネキサム酸の内服と併せて、外用薬、例えば、ハイドロキノン(美容通信2003年7月号)、トレチノイン(美容通信2005年2月号)、ASVC(美容通信2009年10月号)を処方したりします。
炭酸ガスレーザー治療後、若干の陥凹が残る事もありますが、時間の経過と共に回復して来る事が殆どです。ですから、傷跡が赤いうちは経過観察のみ。焦って手を出しても、ロクな事にはなりません。
普通の肌と同じ色に戻った段階で、未だ陥凹が残っているようなら、これ以上放置をしていても改善は見込めないので、何らかの治療を検討します。具体的には、レーザーによる削り(面取り)(美容通信2010年11月号)やフラクセル(美容通信2007年2月号)、切除手術等です。
ありがちな合併症とその原因
ケロイド・肥厚性瘢痕
傷跡が赤く盛り上がった状態は、その殆どが肥厚性瘢痕です。場所や年齢、個人差等の”体質”が物凄く関与する(美容通信2004年5月号)するので、何時までとは確約は出来ませんし、数年掛かる事も珍しくはありませんが、必ず白い成熟瘢痕に落ち着きます。だから、待って下さい。これが一番の選択肢です。 でも、どうしても急ぐ場合は、レーザー(美容通信2013年9月号)やフォトフェイシャル(IPL)(美容通信2003年5月号)を駆使して、強制終了します。場合によっては、ステロイドのシールを処方します。
傷の赤味
 この傷の赤味は、創傷治癒過程(美容通信2004年5月号)(美容通信2013年4月号)の炎症期が単に長引いるだけなので、余計な刺激をせずに放置がベスト。赤味の程度や持続期間は傷の深さや場所、個人差等により差はありますが、最終的には数年以内で消えるモノなので、静観がファーストチョイス。
この傷の赤味は、創傷治癒過程(美容通信2004年5月号)(美容通信2013年4月号)の炎症期が単に長引いるだけなので、余計な刺激をせずに放置がベスト。赤味の程度や持続期間は傷の深さや場所、個人差等により差はありますが、最終的には数年以内で消えるモノなので、静観がファーストチョイス。
確かに、ケロイドや肥厚性瘢痕の際と同様、赤味を抑えるレーザーやフォトフェイシャルを使う事もあります。しかしながら、これらは炎症を別に鎮静化させるものではなく、単に炎症の結果拡張した毛細血管を破壊するもので、本質的なアプローチとは言えません。又、ステロイドの外用薬には炎症抑制作用がありますが、その副作用で毛細血管が拡張して寧ろ赤味が目立しまう可能性もあり、放置プレイに勝る方法ではありません。
色素沈着
色素沈着も、傷の赤味同様、長くても数年以内に消えます。創傷治癒過程で起こった炎症後の色素沈着なので、これ又、基本、静観ですがぁ。
ホクロ
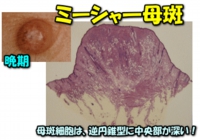 詳しくは、”ホクロの治療~レーザー Vs 手術”(美容通信2014年8月号)を参考にしてね。これで終わりにしちゃうと、紙面の都合上寂しくなっちゃう(笑)ので、要点を3つだけ挙げときましょう。
詳しくは、”ホクロの治療~レーザー Vs 手術”(美容通信2014年8月号)を参考にしてね。これで終わりにしちゃうと、紙面の都合上寂しくなっちゃう(笑)ので、要点を3つだけ挙げときましょう。
- ホクロは、その組織型によって、立体構造が大きく異なります。
- レーザーの治療対象となる顔のホクロは、その殆どがミーシャー母斑です。
- ミーシャ―母斑は中央が非常に深く、早期の活動性の高いモノは再発し易いんですが、晩期の隆起性になると寧ろ再発し難くなります。
一見似てるけど、悪い奴らは、炭酸ガスレーザーの適応外!
幾ら似ていても、ホクロじゃない悪い奴らは、レーザー治療の対象外。勿論、怪しい奴らも対象外。一点の曇りもないホクロしか資格はないのです。
悪性黒色腫(MM:malignant melanoma)
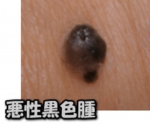 日本人の場合、足の裏以外の悪性黒色腫は比較的稀とされていたのは、昔のお話。最近は、じわじわと増加傾向にあり、中高年の比較的経過の早いホクロは要注意! 形がちょっとでも歪だったり、染み出し現象が認められれば、悪性黒色腫の可能性は否定出来ません。部分じゃなくて、ちゃんと全切除生検を行って、病理検査で白黒決着付けましょう。
日本人の場合、足の裏以外の悪性黒色腫は比較的稀とされていたのは、昔のお話。最近は、じわじわと増加傾向にあり、中高年の比較的経過の早いホクロは要注意! 形がちょっとでも歪だったり、染み出し現象が認められれば、悪性黒色腫の可能性は否定出来ません。部分じゃなくて、ちゃんと全切除生検を行って、病理検査で白黒決着付けましょう。
最近はダーモスコピー(美容通信2008年3月号)って皮膚を拡大して観察出来る、まあ、虫めがねみたいなものが普及していて、昔より遥かに正確な診断が出来る様にはなりました。が、見るのは、医者。そして、医者と言えども人間で、人間である以上誤診の可能性は否定出来ないのが、本音です。だから、HISAKOは掌、足の裏のホクロにレーザーで焼いて蒸発させる事はしてません。境界型が多いし、きっと綺麗にレーザーで取れるとは思うけど、ブツが無くなっちまう方が怖いので、切って取って病理の先生の診断を仰ぎます。手術で取ったところで、元々掌、足の裏は傷が綺麗に治る場所ですからね、傷跡は心配ご無用です。
基底細胞上皮腫(BCE:basal cell epithelioma)
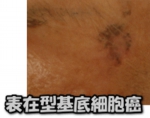 昔は、基底細胞上皮腫は基底細胞癌と呼ばれ、癌ファミリーの一員とみなされていました。しかし、転移が少なく、近頃はちょい悪腫瘍扱いされていますが、やっぱり、切除して、病理の先生の診断を仰ぐのがお約束。炭酸ガスレーザーなんてもっての外です。
昔は、基底細胞上皮腫は基底細胞癌と呼ばれ、癌ファミリーの一員とみなされていました。しかし、転移が少なく、近頃はちょい悪腫瘍扱いされていますが、やっぱり、切除して、病理の先生の診断を仰ぐのがお約束。炭酸ガスレーザーなんてもっての外です。
顔のホクロと体のホクロ、どっちを優先?
顔や体に、墨汁の入ったバケツをひっくり返しちゃったんじゃいか!?って位に、細かいホクロが散らばっている人っています。「取り敢えず、どんなものかをお試しで取ってみよう」って言うのなら、先ずは顔からがお約束。だって、傷ってもんは、断然、体より顔が治り易いから。
大して目立たない体のホクロを取りたい人は、その大して目立たないホクロが気になるから、取りたい。つまり、傷跡が大して目立たなくても気になる、って図式が成立するんです。だから、先ずは傷跡が目立ち難い顔で、トライして下さい。
脂漏性角化症
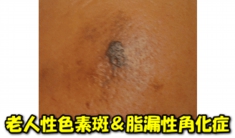 右図は、脂漏性角化症と老人性色素斑が混在した写真です。教科書的には、脂漏性角化症と老人性色素斑を分けて記載している物が多いですが、老人性色素斑は脂漏性皮膚炎の初期段階なので、表皮由来の良性腫瘍性病変として取り扱うのが、正しいのではなんて意見もあります。でも、まあ、出世魚みたいなもんと思えば、やれ「機能異常症」だとか、「器質的疾患」だとか…、そう目くじら立てんでもえ~やんと、好い加減な生き方を信条(?)としているHISAKOは思ってしまうんですが(笑)。だって、イカレた野郎(細胞?)に幾ら理を説いたところで、壊れてるんだから、無理じゃ~ん。厚みがなきゃQスイッチルビーレーザー(美容通信2013年12月号)等のパルスレーザーを照射すれば良いし、厚みがあれば炭酸ガスレーザーを照射するし、混ざってたら打ち分けをすればいいだけの話と思うんだけど。どっちにしろ、真皮の上層までの病変に留まってるのがこの病気ですから、ブ厚い奴だって、深部にまで浸潤する事はないから、浅めに削っちゃうので十分です。
右図は、脂漏性角化症と老人性色素斑が混在した写真です。教科書的には、脂漏性角化症と老人性色素斑を分けて記載している物が多いですが、老人性色素斑は脂漏性皮膚炎の初期段階なので、表皮由来の良性腫瘍性病変として取り扱うのが、正しいのではなんて意見もあります。でも、まあ、出世魚みたいなもんと思えば、やれ「機能異常症」だとか、「器質的疾患」だとか…、そう目くじら立てんでもえ~やんと、好い加減な生き方を信条(?)としているHISAKOは思ってしまうんですが(笑)。だって、イカレた野郎(細胞?)に幾ら理を説いたところで、壊れてるんだから、無理じゃ~ん。厚みがなきゃQスイッチルビーレーザー(美容通信2013年12月号)等のパルスレーザーを照射すれば良いし、厚みがあれば炭酸ガスレーザーを照射するし、混ざってたら打ち分けをすればいいだけの話と思うんだけど。どっちにしろ、真皮の上層までの病変に留まってるのがこの病気ですから、ブ厚い奴だって、深部にまで浸潤する事はないから、浅めに削っちゃうので十分です。
ところが、上皮化してからの経過が長い、つまり赤味や色素沈着の程度が強く、そしてそれが長引き易いのは、ホクロよりも脂漏性角化症です。単純に考えれば、脂漏性角化症は真皮乳頭層までに限局し、それ以上深くなる事が無いのに対し、ホクロは真皮の中層よりも深い所まで達している事が多いので、より深く削る事が求められます。って事は、侵襲が大きいホクロの方が、浅くしか削らない脂漏性角化症よりも、赤味や色素沈着が長引いたり、程度が酷くて当たり前って気がするんですがぁ、実は何故か逆の傾向があるんです。何故かって事は、未だちゃんと解明はされてないんですが、”肌質”の差じゃないのかなんて、医者の立ち話的には良く語られます。ホクロの出来易い人は、どちらかって言うと、オイリーで厚めのしっかりとした肌質の人が多いとされています。逆に、脂漏性角化症が出来易い人は、乾燥気味で、皮膚がちょっとぺらっと薄い感じの人が多く、炎症を起こし易い肌質です。…術後の経過を、肌質の一言で片付けてしまえるわけではありませんが、まあ、知っておくだけで、施術前の、医者と患者の、両者の心構えが変わるかな。
一見似てるけど、悪い奴らも効果が上がらない奴らも、皆、適応外!
幾ら似ていても、ホクロじゃない悪い奴らは、レーザー治療の対象外。勿論、怪しい奴らも対象外。一点の曇りもない脂漏性角化症しか資格はないのです。
悪性黒色腫(MM:malignant melanoma)
悪性黒子はそっくりさんNo.1と呼び声が高いけど、実は物凄く性悪。
後天性真皮メラノサイトーシス(ADM:acquired dermal melanocytosis)
 真皮(!)のメラノサイトーシスだから、炭酸ガスレーザーでは、当然太刀打ちなんて出来ない。表層を削るだけのレーザーですから。Qスイッチルビーレーザー(美容通信2013年12月号)がお約束レーザーです。
真皮(!)のメラノサイトーシスだから、炭酸ガスレーザーでは、当然太刀打ちなんて出来ない。表層を削るだけのレーザーですから。Qスイッチルビーレーザー(美容通信2013年12月号)がお約束レーザーです。
肝斑(melasma)
 肝斑は表皮を中心としたメラニン増加症。ですが、周知の通り、肝斑を炭酸ガスレーザーで焼くと、真っ黒とまでは言わないけど、可也目立つ色素沈着がオマケで漏れなく付いて来ます。最近流行りの、レーザーシャワーとかトーニングと言ったYAGレーザー系(美容通信2013年9月号)ならいざ知らず、基本、レーザーは禁忌です。
肝斑は表皮を中心としたメラニン増加症。ですが、周知の通り、肝斑を炭酸ガスレーザーで焼くと、真っ黒とまでは言わないけど、可也目立つ色素沈着がオマケで漏れなく付いて来ます。最近流行りの、レーザーシャワーとかトーニングと言ったYAGレーザー系(美容通信2013年9月号)ならいざ知らず、基本、レーザーは禁忌です。
それ故に、肝斑の上に脂漏性角化症が鎮座している場合は、炭酸ガスレーザーを素直に照射すると、上の脂漏性角化症は綺麗に除去出来るんですが、下の肝斑がねぇ、黒くなるんですよ。下から、灰色っぽい色素沈着が浮き上って来ると言うか…。だから、肝斑の治療が先です。肝斑が薄くなってから、漸く重い腰を上げて、上にへばり付いている脂漏性角化症を焼くって言うのが正攻法です。下拵え?根回し?は、何処の世でも大事なんです。
脂漏性角化症は出世魚?
 脂漏性角化症は、出世魚(笑)。出だしは、表皮基底層のメラニンがちょっと増えちゃいました、です。老人性色素斑として、ある日、鏡の中にその存在を発見し、愕然となる(笑)。そして、許容の日々が漠然と続き、その間にも増殖しながら脂漏性角化症へと地道に進化していた状況を、ある日、「年寄り臭くて嫌だ!」と思う≒治療の為に病院に行こうと決意するって感じかな。まあ、老人性色素斑の段階で治療を決意する人も多いけど、ね。
脂漏性角化症は、出世魚(笑)。出だしは、表皮基底層のメラニンがちょっと増えちゃいました、です。老人性色素斑として、ある日、鏡の中にその存在を発見し、愕然となる(笑)。そして、許容の日々が漠然と続き、その間にも増殖しながら脂漏性角化症へと地道に進化していた状況を、ある日、「年寄り臭くて嫌だ!」と思う≒治療の為に病院に行こうと決意するって感じかな。まあ、老人性色素斑の段階で治療を決意する人も多いけど、ね。
脂漏性角化症と一言で言っても、その見た目は実に多彩。厚みを持ち、表皮の肥厚が主体の場合には、肥厚型。表面がザラザラした感じに増殖していれば、過角化型。その他にも、腺腫型等々と色んなタイプが揃ってますが、脂漏性角化症と名乗る以上、どの子も、病変細胞集団のおケツは真皮の浅い層で留まっています。つまり、炭酸ガスレーザーで深くまで穿り返さなくても、大丈夫って事です。
脂漏性角化症は、時に炎症を伴います。炎症が起きている、つまり、赤くなったり、急に腫れ上がったりしている時に炭酸ガスレーザーを照射すると、ロクな事は起こらない。兎に角、炎症性色素沈着がウンザリする位に強く出ます。取り敢えず、炎症が治まるのを待ってから、照射って段取りがお約束。
脂漏性角化症の色合いを決めるのは、増殖した表皮細胞が持つ豊富なメラニンの色なんですがぁ、実は、炎症を繰り返していたり、長期間炎症が続いてしまった症例では、増殖した表皮細胞以外の、余計な色素沈着ってオマケ付き。メラニンが真皮内の深い所にまで、ダダ漏れ状態に滴落しているので、脂漏性角化症を炭酸ガスレーザーで焼き尽くしても、その下にしっかり色が残ってます。まあ、これは単なる炎症性の色素沈着だから、気にせずに放置プレイに徹すれば、必ず何時かは消えます。どうしても気になるのなら、肝斑同様に、レーザーシャワーとかトーニングと言ったYAGレーザー系(美容通信2013年9月号)を行いますがぁ。
脂漏性角化症を炭酸ガスレーザーで焼く❤
脂漏性角化症は、繰り返しますが、ホクロみたいに深い所まで遠征する事はないので、浅く削るだけで十分。
普通の?ありふれた、通常の?
そんなに大きくなかったり、数がいっぱいなければ、ガツッと冷やしただけで行けちゃう事もあります。まあ、あくまでも、痛がりさんじゃないって事が前提ではありますが(笑)。大きかったり、目の周り・口の周り等の痛みに敏感な部位は、流石に冷やしただけでは無理でしょう。局所麻酔は必要です。
基本、小まめに冷やしながら、レーザー照射します。僅かに窪んだだけの、病変が綺麗に取り除かれた状態が、レーザー照射の終着駅。
 完全に上皮化するまでの10日間は、ガッツリ軟膏して、カーゼ→マイクロポア(マイクロサイズの穴が開いてる!テープだから、マイクロポア。ベタなネーミングだよね、全く)かな。
完全に上皮化するまでの10日間は、ガッツリ軟膏して、カーゼ→マイクロポア(マイクロサイズの穴が開いてる!テープだから、マイクロポア。ベタなネーミングだよね、全く)かな。
一時的に炎症性色素沈着が現れる事もありますが、多くは数ヶ月以内に自然消褪かな。寧ろ、兎に角、腫れ物に触る様に大事にし続ける過保護っぷりが、上皮化が終わってからも大切です。
あり得ないってレベルじゃないけど、デカい!
そこまで育つのに長い年月が掛かっていると…、当然、人生山あり谷ありで、炎症性に真皮に滴落してしまった色素もあるでしょう。治療後数ヶ月は赤味や炎症性の色素沈着が続いて当たり前。
目の周り
目の周りは血流豊富で、傷の治りが物凄く宜しいので、ガンガン攻めたって、色素沈着を心配する必要がありません。
流石に目の周りは、テープは貼れないので、乾燥させない様に軟膏を盛っておけばOKかな。
有毛部・生え際
そりゃあ、毛根を焼いちまったら禿げるけど、正真正銘の脂漏性角化症である限りは、毛根の深さより浅い所までのお話なので、平気♪ 確かに照射部の毛は焼けてなくなっちゃうけど、根っこが生きてりゃあ、その内に生えて来るもんだしね。心配はいらない。
毛の生えてる所は赤味や色素沈着が目立ち難いし…、例え、目立ったところで、髪の毛の中で見えないし。まあ、良いじゃ~ン。絆創膏でカバーしたいけど、駄目ならこんもり軟膏盛りでオープンにして治します。
その他の人々
スキンタグ(軟性線維腫)
 スキンタグ(軟性線維腫)は、首だとか、脇の下だとか、ウエスト周りだとか、皮膚の薄い所に良く見掛ける、普通に肌色したポリープ状の腫瘤で、まあ、一種の毛玉みたいなもんです。大きさは、0.5mm位の豆粒サイズから、5mmを超えるそこそこサイズまで、様々。頭でっかちで、ひょろ~んとした細い首根っこがご愛嬌で、ちょっと干乾びたネギ坊主って風情です。創傷治癒がスムーズに運ばないと、色素沈着が意外と長く続いちゃうので、それが嫌なら、しっかり絆創膏を10日位は貼っておきましょう。
スキンタグ(軟性線維腫)は、首だとか、脇の下だとか、ウエスト周りだとか、皮膚の薄い所に良く見掛ける、普通に肌色したポリープ状の腫瘤で、まあ、一種の毛玉みたいなもんです。大きさは、0.5mm位の豆粒サイズから、5mmを超えるそこそこサイズまで、様々。頭でっかちで、ひょろ~んとした細い首根っこがご愛嬌で、ちょっと干乾びたネギ坊主って風情です。創傷治癒がスムーズに運ばないと、色素沈着が意外と長く続いちゃうので、それが嫌なら、しっかり絆創膏を10日位は貼っておきましょう。
局所麻酔で麻酔して、根元をはさみでバチンと切る。根本の残存部と断面を焼いて、一丁上がり♪
(深在性)ミリウム
 1~2mm位の小丘疹。目の周りに白いブツブツが!って来院する患者さんの殆ど犯人が、これ。稗粒腫(はいりゅうしゅ)って奴です。
炭酸ガスレーザを照射すると、当たった瞬間にピカッと光るので、「大当たり!」。HISAKOも、トリュフの匂いを嗅ぎつけたメス豚みたいに興奮して、小さな黄色の被膜に包まれた”ツブ”を、必死に掘り出しちゃいます(笑)。
1~2mm位の小丘疹。目の周りに白いブツブツが!って来院する患者さんの殆ど犯人が、これ。稗粒腫(はいりゅうしゅ)って奴です。
炭酸ガスレーザを照射すると、当たった瞬間にピカッと光るので、「大当たり!」。HISAKOも、トリュフの匂いを嗅ぎつけたメス豚みたいに興奮して、小さな黄色の被膜に包まれた”ツブ”を、必死に掘り出しちゃいます(笑)。
まあ、この治療の本質は、ミリウムを押し出すのに必要最小限の穴を、開ける。その穴掘り用のスコップが炭酸ガスレーザーって事で、盛り上がった皮膚を削る事ではありません。イメージとしては、モグラが細く深い穴をボコボコ穿ってったって感じでしょうか、ねぇ、ははは。患者さんに頼まれれば、HISAKOは気前が良いですから、まあ、何個でも穿り返しはしますがぁ、治療後は2週間はガーゼを貼ってなきゃならない(←これは患者さん自身のお仕事です!)ので、欲張らずに、ちゃんとお世話が出来る範囲に留めておくのが無難ではないかと思います。
局所麻酔は必須です。レーザーで穴を開けてから、ピンセットで1個1個ミリウムを穿り返します。当然、その痛々しいルックスに凹む患者さんは数知れずですが、穴そのものは小さいので、2週間、ちゅあ~んと軟膏盛ってガーゼ当てられれば、瘢痕化する事はありません。
(老人性!)脂腺増殖症
 中高年の顔、特に額や鼻周りに良く見掛ける、肌色~ちょっとクリーム色っぽい、小さなブツブツの塊(集塊状小結節)が、脂腺増殖症って御仁です。良く見ると、ドーナツの様に中心部が陥没していて、時にその窪みから皮脂を排出するなんて事も。1個発見すると、仔細に見渡せば必ず複数個は見付かるって言うマツタケみたいな代物で、HISAKOも鏡の中にこ奴らを見付けた時は、流石に凹んじゃいました。昔は、教科書に、御丁寧にも”老人性!”脂腺増殖症って、身も蓋もない病名が記載されていましたしね。「65歳以上の男性の約10%にはある!」なんて報告もあり、尚更凹みます。
中高年の顔、特に額や鼻周りに良く見掛ける、肌色~ちょっとクリーム色っぽい、小さなブツブツの塊(集塊状小結節)が、脂腺増殖症って御仁です。良く見ると、ドーナツの様に中心部が陥没していて、時にその窪みから皮脂を排出するなんて事も。1個発見すると、仔細に見渡せば必ず複数個は見付かるって言うマツタケみたいな代物で、HISAKOも鏡の中にこ奴らを見付けた時は、流石に凹んじゃいました。昔は、教科書に、御丁寧にも”老人性!”脂腺増殖症って、身も蓋もない病名が記載されていましたしね。「65歳以上の男性の約10%にはある!」なんて報告もあり、尚更凹みます。
確実を狙うなら手術ですが、いえいえ、炭酸ガスレーザーも捨てたもんじゃありません。確かに、前述の脂漏性角化症なんぞと比べれば、見掛け以上に真皮内にまで埋まっている部分が多く、深い病変です。可也深くって、炭酸ガスレーザーで削っても削っても、果てし無く病変細胞塊が鎮座しており、(深いのは、頭では十分過ぎる位に)分っちゃいるけど、それでもやっぱり血の気が引いちゃうなんて事も、ままあります(←きっぱり)。それでも、少なくとも、明らかな病変細胞塊が見えないレベルまでは焼き殺す、その一徹さが炭酸ガスレーザーのお約束。だって、そうじゃないと、直ぐ再発するんだも~ん(笑)。半端もんはいけないんです。
それ故に、お顔のホクロの時と同様、陥凹を極力残さない様に、周囲まで広くなだらかに削ります。HISAKOは、患者さんには、予め散々脅しを掛けとくんですが、それでも、施術が終わって、傷のお世話の方法を説明する為に患者さんに鏡を見せると、絶句されます。その穴凹の深さと大きさが想定外!らしいんですよね。ですが、傷はデカくて深いんですが、意外に綺麗に治ります。唯、治るまでに場合によっては3週間以上掛かるなんて事も珍しくなく、時間は相当掛かりますし、上皮化した後も、「永遠に続くんじゃないのか!?」とふつふつと不安が怒りとして現れる位の、相当に強い赤味が長期間(←2~3ヶ月は全然あり!)続きます。
この理由は良くは分ってはいませんが、教科書的には、脂腺増殖症の患者さんの肌質にあるのでは?とされています。脂腺増殖症の患者さんって、HISAKOの様に、脂性肌で色白の人が多いんです。創傷治癒が良く、色素沈着を残し難い、レーザー治療の申し子(笑)的肌質なんですよ、スキンタイプとしては。
とは言え、スキンタイプを過信して、傷を乾燥させて瘡蓋(カサブタ)なんぞ作らせちゃう様な、好い加減なお世話をすれば、陥凹が目立つ傷跡で終わります。絶対乾燥はさせてはいけない! 禁忌です!! 医者の許可が下りるまで、1ヶ月でも2ヶ月でも、兎に角、 軟膏をたっぷり塗ってカーゼを当て続けましょう!!!
あっ、病巣は結構根深いので、局所麻酔は必須です。
(眼瞼多発性)汗管腫
大人女子の下眼瞼を中心に多発する、1~数mm大と小型で、平らに盛り上がった、肌色かちょっと茶色味を帯びた色調の腫瘤です。汗を出す管である汗管が増殖して出来ただけの代物なので、別に悪いものじゃありません。しかしながら、肌のハリのある小娘の頃は皮膚のボツボツも目立たないんですが、タルミが気になるお年頃になると、メキメキ目立ち出すので、心理的には始末が悪いんです。汚らしい婆になった気分になって、凹みます。それ故に、治療は炭酸ガスレーザーだけを照射するより、タルミ取りを兼ねて部分切除を併用するなんて、ずるっこ併せ技が意外に効果的とされています。唯、切除は切り取って捨ててしまうって行為なので、まあ、再発の仕様がないので、リフト効果のみならず、減量って意味でも良い方法だとは思います。が、肝心の炭酸ガスレーザー治療については、未だコンセンサスが得られていないのが現状です。
汗管腫の腫瘍細胞塊は真皮の可也深い所にまで入り込んでいるので、端から根絶なんて野望は抱かず、「炭酸ガスレーザーは、皮膚表面が平らになる程度に削るに留めるべし」って記載した教科書も多数あります。唯、この方法は、当然ながら、恐ろしく再発は早く、1~2年のうちに再発します(←きっぱり)。まあ、死ぬまで、年中行事と化すって事です、平たく言うと(笑)。
これが嫌なら、肉眼的に見える腫瘍細胞塊は、徹底的に、全層欠損だって構うもんか!的に焼き尽くすしかありません。これ絶対再発が阻止出来るかと問われると、流石に、無理!無理! 再発率がそこそこそこ~って下がるってイメージです。ある教科書には上手い表現がなされていて、汗管腫の少し硬くてゴツゴツした腫瘍の塊感を、「大根の中に角砂糖が埋まっている」と記載されていましたが、言えてて妙だなぁと感心させられました(笑)。…まあ、決死の覚悟で角砂糖を1個1個焼き潰していくと、深くて大きな穴がぼこぼこと開きます。このデカい穴が埋まって上皮化するまでには、2~3週間は当たり前に掛かります。生真面目以上に、軟膏塗ってガーゼを当て続けるって条件付きですが、これが死守出来れば、傷は最終的には、可也平坦に治るものです。傷を乾かして瘡蓋(カサブタ)を作ってしまうと、その下に表皮が張る事になるので、陥没した傷跡になってしまいます。兎に角、お世話が好い加減な人は適応外です。又、通院も必要で、1週間毎に病院に来て、もし瘡蓋(カサブタ)の類が出来ていれば、HISAKOの容赦なく、1個1個毟り取られます。瘡蓋(カサブタ)を除去した後は、当然ながら流血の惨事とまではなりませんが、そこそこ血は出るし、傷にもなります。でも、最終的にはその方が陥凹は起こり難いので、苦行に耐えて頂ける人限定の方法ですけど。勿論、治療した部位は数ヶ月は赤いです。でも、それも時が解決してくれます。自然消褪って奴です。
どちらの方法を選択しても、どっちみち局所麻酔しないと無理でしょう。
粉瘤
 手術で袋ごと取り除いちゃう方が手っ取り早いので、どちらかって言うと、”こんな事も炭酸ガスレーザーで出来ちゃうんだぞ~”!的な側面が強いかな(笑)。数mm大のマメこいものなら、それも悪くはないでしょうけど。
手術で袋ごと取り除いちゃう方が手っ取り早いので、どちらかって言うと、”こんな事も炭酸ガスレーザーで出来ちゃうんだぞ~”!的な側面が強いかな(笑)。数mm大のマメこいものなら、それも悪くはないでしょうけど。
局所麻酔下で、粉瘤の上に被さってる皮膚を焼き取って、嚢腫本体を露出したら、ピンセットで袋ごと引っ張り出す。運悪く、袋が破れて中身が出ちゃったら…、仕方ない! 袋の残骸を可及的に除去。更に、怪しげな風情と出血点に追加照射します。
小さないけど全層欠損って深い穴が開くので、お顔のホクロの時程ではないにしろ、そこそこには少しなだらかになるように段差を削る必要があります。でも、手術と違って、施術当日から洗顔がOKなので、絆創膏は2週間は必須だけど。
血管拡張性肉芽種
ガキんちょやママたま(妊婦)の顔や手指なんかに出来る、血マメじゃないけと血マメみたいな出来物です。毛細血管を構成する細胞が増殖して出来ただけの代物なので、別に悪いもんじゃないんですが、ちょっと突っついただけで、直ぐ血が出(易出血性)たりするので、始末が悪い。自然に治る事は殆どないので、とっとと決着を付ける気なら、手術や炭酸ガスレーザー治療がオススメ。液体窒素による凍結療法は悪くはない方法ですが、途中、何時終わりが来るんだかって、閉塞感に苛まれます(笑)。
炭酸ガスレーザー照射中は、果てし無い流血との戦いで、どんなにお喋りなHISAKOも、カニを喰っている時の様に無口です。綿棒で圧迫して止血をしながら、少しずつ領地を拡げるって、地道なローラー作戦が功を奏します。ホクロのレーザー治療(美容通信2014年8月号)の際に、炭酸ガスレーザーはスーパーパルスモードで皮膚の熱損傷を少しでも減らす方が良いなんて書いときながら、その舌も乾かぬ先からこんな事を書くのもなんですがぁ、血管拡張性肉芽種の様なダムの決壊系に対する対抗処置としては、CW(コンティニュアスウェーブ)モードでガッツリ止血しかありません。最後に、従来のSPモードで仕上げるって感じですかね。
軟膏塗って、ガーゼ貼って、しっかりお世話を続けても、ガキんちょは、と~っても傷跡が目立ち易い。とは言え、数ヶ月も経てば、可也目立たなくはなりますが…。
眼瞼黄色腫
 眼瞼黄色腫の治療としては、やっぱ切り取るのが一番!とは思うけど、眼瞼黄色腫の出来てる場所によっては、多少なりとも二重のラインが乱れてしまうとか、ちょっとひきつれっぽい感じになったりする事もあります。くり抜き法なるものもありますが、これ良い方法っちゃ良い方法なんですが、唯、余にも治りが良過ぎて、収縮した非常に小さな傷跡を中心に、「まるで、菊門?」とでも呟きたくなる様な、まるでケツの穴を中心に放射状に拡がるシワが出来ちゃうんです。そりゃあ、横方向のシワは紛れて分んなくなりますけどね。それ以外のはね、意外に目立つ。
眼瞼黄色腫の治療としては、やっぱ切り取るのが一番!とは思うけど、眼瞼黄色腫の出来てる場所によっては、多少なりとも二重のラインが乱れてしまうとか、ちょっとひきつれっぽい感じになったりする事もあります。くり抜き法なるものもありますが、これ良い方法っちゃ良い方法なんですが、唯、余にも治りが良過ぎて、収縮した非常に小さな傷跡を中心に、「まるで、菊門?」とでも呟きたくなる様な、まるでケツの穴を中心に放射状に拡がるシワが出来ちゃうんです。そりゃあ、横方向のシワは紛れて分んなくなりますけどね。それ以外のはね、意外に目立つ。
…「じゃあ、炭酸ガスレーザーは?」と問われると…、まあ、選択肢としてはありだと思うけど、これで問題が解決!とはならないかな。元々、眼瞼黄色腫の病変の主病巣は、真皮の下層にあり、場合によっては皮下組織まで広がるって代物。炭酸ガスレーザーは、皮膚の表面から浅い順に蒸散して行くものなので、当たり前に考えれば、基本的に向いてない手技と言わざる得ないんです。でも、傷がとっとと収縮しない様にしさえすれば、皮膚が全部なくなってしまう一歩手前まで削っても、意外に眼瞼って所は傷が目立たなくて済むとこなので、炭酸ガスレーザーも思いの外使い道ありって感じかしら、ねぇ(笑)。先月号(美容通信2014年8月号)でも触れましたが、創傷治癒の2大柱は、収縮と上皮化です。収縮が前述の菊門みたいなシワの原因なので、収縮をしない様に、つまり、傷を乾燥させないでモイストな環境(湿潤状態!)を保てれば、上皮化オンリーで治るしか選択肢は残されていないので、傷の治りは当然遅くはなるけど、不自然に人目を引くケツの穴的ルックスは避けられます。まあ、その為には、3週間程度は、徹底した閉鎖療法、つまりしっかり絆創膏を貼り続け、て絶対乾燥させない!覚悟って奴が必要です。乾燥させちゃうと…、傷は「あっ!」と言う間に、収縮・瘢痕化して、周囲の変形は必発ですから。
大きな病変は、全体を数回に分けて治療をする事もあります。
又、完全に黄色腫を取り切れず、泣く泣く残して撤収する事だってあります。肉眼的に良く分んないレベルにまでなると、完全に切除がどうこうって話をする事自体がナンセンス(笑)。寧ろ、再発はあって当たり前が、炭酸ガスレーザーによる治療ってもんでしょ。再発すれば、又、焼いて蒸発させれば良いじゃ~ん。…医者が開き直って、そうほざくレベルの治療です。
局所麻酔はします。ちょっと削ったら、直ぐに焦げ目を削り落としと、神経質な位に、頻回に、この作業を繰り返し、”最終的に黄色腫が完全に取り除かれ、薄皮一枚がベースに残る”なんて言うのが理想ですが、実際問題として、そんな理想的な黄色腫は殆どありません。多くは、敢えて全層欠損を犯しても除去出来れば御の字で、泣く泣く黄色腫の一部を残したままの撤退を選択せざる得ないのが現状です。当日からの洗顔はOKですが、諄いようですが、しっかり絆創膏を3週間は貼り続けて下さいね。
尋常性疣贅
尋常性疣贅は、ウィルス性の病気(美容通信2007年6月号)です。液体窒素とか、ロングパルスYAGレーザー(美容通信2013年9月号)等々、果ては自然治癒に期待しての放置プレイまでと、全く治療法に事欠かない。「なのに、何で?」と真顔で問われると答えに窮しますが、「こんな事も出来るよ!」自慢の一環と考えて欲しいのが、HISAKOの本音かな。100歩譲って炭酸ガスレーザーとしても、するのは、顔だけだけど。
局所麻酔下で、焼き尽くす! 後は、2週間の閉鎖療法。傷の赤味は、1~2ヶ月位は続きます。
ニキビの圧出処置(CO2面圧)
これも、悪くはないんじゃないって感じの…メニューの1つでしょうか。個人的には、普通に面皰圧出法でも十分だと思うし、駄目押し的に追加するとしても、フォトフェイシャル(IPL)とか、ロングパルスアレキサンドライトレーザー(美容通信2006年2月号)とか、ロングパルスヤグレーザー(美容通信2013年9月号)でも目的次第では全然ありだし、炭酸ガスレーザーもって位置付けです。炭酸ガスレーザーは、昔、脂腺を針で1つ1つ焼くって小林式ってのがありましたが、コンセプトとしては似ていると思います。脂腺のアクティビテイが低下して、長期的にみると、同じ場所にニキビが再発し難くなります。
ガツッと冷やして麻痺ったところを、どさくさに紛れて炭酸ガスレーザーで穴を開け、中身を圧出します。1日程度、場合によっては数日間、血や浸出液が滲みますが、そんなものと思ってほったらかしにしておいて下さい。1週間位で傷は完治します。
ニキビ跡
 ニキビ跡は、ホント、難しい。何故なら、単にニキビ跡が問題になっている訳でなく、加齢と共にたるみが生じて来て、それで目立っている!なんて側面もあるからです。この辺りのお話は、以前”毛穴を目立たなくする”(美容通信2010年11月号)でもしましたが、右の図を見て下さい。同じカーテンの生地でも、ドレープがある方が、柄が密集して目立ちます。毛穴やニキビ跡も同じです。年齢と共に顔の組織が少しづつ痩せて来ると、皮膚の総面積が同じで、包み込んでいる内部の組織が体積が減少するので、当然皮膚のハリが低下して、緩む=弛む。そうなると、ドレープ効果で毛穴やニキビ跡が密集して目立つんです。嘘だと思うんなら、ちょっと面の皮、引っ張ってみて下さい。あれ程気になってたニキビ跡、意外に気にならなくなるでしょ? だから、本腰を入れてニキビ跡を治したい大人女子の場合、ヒアルロン酸(美容通信2005年8月号)を注入して体積を増加させるか、フェイスリフト手術や3Dリフト(美容通信2013年7月号)、ハッピーリフト(美容通信2006年9月号)等で弛んでいるのを改善した方が、多少の柄の大小を問うよりは、ず~っとず~っと効果があると言う、歴然たる事実なんです。
ニキビ跡は、ホント、難しい。何故なら、単にニキビ跡が問題になっている訳でなく、加齢と共にたるみが生じて来て、それで目立っている!なんて側面もあるからです。この辺りのお話は、以前”毛穴を目立たなくする”(美容通信2010年11月号)でもしましたが、右の図を見て下さい。同じカーテンの生地でも、ドレープがある方が、柄が密集して目立ちます。毛穴やニキビ跡も同じです。年齢と共に顔の組織が少しづつ痩せて来ると、皮膚の総面積が同じで、包み込んでいる内部の組織が体積が減少するので、当然皮膚のハリが低下して、緩む=弛む。そうなると、ドレープ効果で毛穴やニキビ跡が密集して目立つんです。嘘だと思うんなら、ちょっと面の皮、引っ張ってみて下さい。あれ程気になってたニキビ跡、意外に気にならなくなるでしょ? だから、本腰を入れてニキビ跡を治したい大人女子の場合、ヒアルロン酸(美容通信2005年8月号)を注入して体積を増加させるか、フェイスリフト手術や3Dリフト(美容通信2013年7月号)、ハッピーリフト(美容通信2006年9月号)等で弛んでいるのを改善した方が、多少の柄の大小を問うよりは、ず~っとず~っと効果があると言う、歴然たる事実なんです。
真実を突き付けられても、許容する心構えが出来ていない大人女子と、そもそもタルミなんてあり得ないピチピチのギャル娘だけが、非常に目立つ部分を炭酸ガスレーザーで削って平らにする、面取りって呼ばれる行為を、フラクセルレーザー(美容通信2007年2月号)と、ロングパルスのYAGレーザーシャワー(美容通信2013年9月号)の三つ巴で組み合わせるのがベストですかね、今の所は。フラクセルは、レーザーで皮膚に敢えて傷を負わせる事で、創傷治癒を強力に推し進め、ニキビ跡を目立たなくさせちまおう!って方法です。未だに、ニキビ跡の定番レーザーとしての確固たる地位は揺るぎ無いものとなってはおりますが、エッジ立ってしまったくっきり&しっかりのクレーター様ニキビ跡に対しては、ちょっと心もとない施術です。ロングパルスのYAGレーザーシャワーも然り。しかし、面取りと組み合わせる事で傷跡を暈すって意味では、断然オススメですかね。
 炭酸ガスレーザーによる面取りの方法を、簡単に解説します。要は、ニキビ跡の陥凹と正常皮膚との間に横たわる、段差って存在を、炭酸ガスレーザーで削る事で目立たなくする治療です。
炭酸ガスレーザーによる面取りの方法を、簡単に解説します。要は、ニキビ跡の陥凹と正常皮膚との間に横たわる、段差って存在を、炭酸ガスレーザーで削る事で目立たなくする治療です。
マーキングしてから、局所麻酔します。そうじゃないと、局所麻酔は液体ですからねぇ、膨らんで、肝心のニキビ跡が何処なんだか分んなくなっちゃいますから(笑)。
エッジを落とす様に、ガシガシ削ります。局所麻酔で膨らんでますから、それも平坦になる様にどころか、角の所が寧ろ陥凹しちまったんじゃね~かぁ?と、内心焦りを感じる位、削ります。陥凹の底部も例外ではなく、浅めではありますが、削ります。だって、創傷治癒の過程に於ける収縮!(美容通信2014年8月号)で、傷が少しでも浅くなってくれる方が嬉しいじゃないですか、ねぇ。
後は、兎に角、厳重!に閉鎖療法を2週間執り行う、覚悟と意志が必要です。いや、実行力か。傷のベースは真皮なので、傷を乾燥させると、壊死って、更に深く陥凹する。つまり、何の為にやったんだか分んないなんて悲しい状態に陥るので、傷は絶対に乾燥させちゃいけないんです。2週間以内に上皮化は完了します。可也強い赤味が残り、殆ど後悔先に立たず的な心情に追い込まれる患者さんもいますが、「放置プレイが、最大の治療」と患者さんとスタッフが一緒に合唱しているうちに、数ヶ月で赤味はなくなります。そしたら、次のエリアを炭酸ガスレーザーで削る、の繰り返しです。
鶏眼
謂わば、魚の目って奴です。「ハサミで良いだろう! ハ・サ・ミで!」と吠えたくなりますが、”こんな事も炭酸ガスレーザーで出来ちゃうんだぞ~”自慢だからと自分に言い聞かせるなら、まあ、それもありなのかなぁ。
鶏眼(魚の目)は、タコ(胼胝)等と異なり、表皮の角質増殖が真皮から皮下組織に向かって、あたかも釘を刺すかのように、逆円錐状に突き刺さっています。ハサミだろうと、炭酸ガスレーザーであろうと、足の裏にめり込んだ状態の小石をほじくり出しさえすれば、そりゃあ、取敢えずは、楽に歩けるようになる。まあ、束の間のセフレ(笑)みたいなもんで、本質的な原因除去にはなりえないので、何れ又、必ず再発します。靴が悪い(美容通信2004年6月号)のか、歩き方が悪いのか、そもそも骨が曲がってるのか、いやいや筋トレしてね~だろ!(美容通信2014年6月号)って話になるのか…、まあ、原因は1つとは限らず、複合的悪循環なるものもありますし、それはケースバイケースではありますが。
局所麻酔下に、厚い角質組織を一気に蒸散。完全に皮下脂肪が透見出来るまで、焼き尽くします。面白い事に、体としては魚の目が余程気に喰わない存在だったのか、魚の目を抉り取りと、まるで清々したとでも言わんばかりに、周囲の皮下組織が移動して来て、デカい穴がぐぐぐ~っと縮んで、浅くなります。
全層皮膚欠損なので、上皮化には時間が掛かります。3週間程度は、閉鎖療法は必須です。
表皮母斑
根本的な治療にはなり得ないけど、一時的な目晦ましって割り切れるんなら、広範囲に散在していたり、肥厚性瘢痕や瘢痕拘縮を来し易い関節可動部の表皮母斑は、炭酸ガスレーザーの良い適応だと思います。唯、可也深くまで削って、瘢痕化の危険を冒してまで再発率を下げるのなら、再発を選ぶ方がマシ的なアプローチですから、推して知るべしな治療法です。
傷を乾燥させて瘡蓋(カサブタ)を作る!は、最低な後療法なので、上皮化するまではしっかり閉鎖療法を続けます。2週間程度で上皮化します。傷の赤味は1~2ヶ月で消褪します。
*註:HISAKOの美容通信に記載されている料金(消費税率等を含む)・施術内容等は、あくまでも発行日時点のものです。従って、諸事情により、料金(消費税率等を含む)・施術内容等が変更になっている場合があります。予め、御確認下さい。
※治療の内容によっては、国内未承認医薬品または医療機器を用いて施術を行います。治療に用いる医薬品および機器は当院医師の判断の元、個人輸入手続きを行ったものです。
関連ページ
関連するHISAKOの美容通信をピックアップしました。
来月号の予告
冷え症を考える。 <冷え外来>です。


